特集インデックス
手足口病
手足口病は、ウイルスが原因で夏に流行しやすい感染症です。2019年の日本での患者数は、約40万人に上りました(厚生労働省・国立感染症研究所 2019年)。大人も発症しますが、子どもに多い感染症です。手足口病の多くは自然に回復しますが、子どもの場合は、時に重症になることがあるので注意が必要です。
感染経路
手足口病は、おおよそ3~6日間の潜伏期間を経て発症します。主な感染経路は、飛沫(ひまつ)感染、接触感染、経口感染です。
- 飛沫感染
感染した人のせきやくしゃみ、会話などで飛び散った飛沫(しぶき)を吸い込むことで感染します。 - 接触感染
感染した人や、ウイルスが付着した物と接触することで感染します。タオルの共用や、プールの水が目の結膜に触れることでも感染します。 - 経口感染
ウイルスが、手や指を介して口に入って感染します。排便後や乳幼児のおむつ交換したあとなどに、手洗いや手指の消毒をしっかり行わなかったり、不十分な場合に、感染するおそれがあります。
主な症状

発症すると、主に手のひらや甲、足の裏や甲、口の中や歯ぐきなどに赤い発疹や水ほう(水ぶくれ)、潰瘍ができて、痛みやかゆみを伴うことがあります。発熱することがありますが、通常は数日間で治まり、高熱が続くことはあまりありません。
現在のところ、手足口病を根本的に治す治療薬はないため、基本的には免疫の働きによって自然に治るのを待ちます。必要に応じて、症状を緩和する対症療法を行います。
風疹
風疹とは、風疹ウイルスの感染で起こる感染症です。風疹ウイルスは感染力が強く、感染した人のせきやくしゃみ、会話などで、ウイルスを含んだ飛まつが飛び散り、これを鼻や口から吸い込むことなどで感染します。
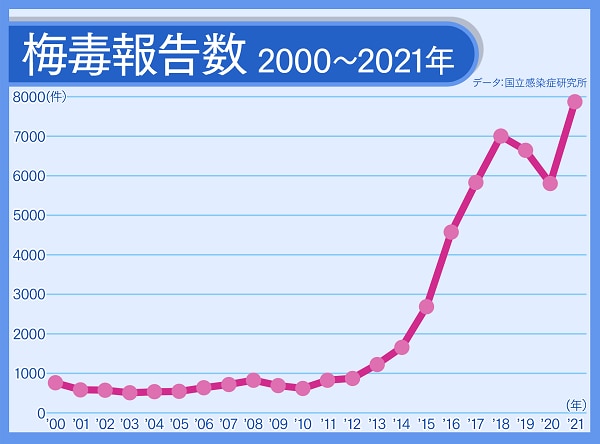
子どもがかかる病気と思われがちですが、最近日本では大人の発症が9割近くを占めています。日本では、2013年に風疹が大流行し、1万4千人以上が風疹にかかったと報告されています。
主な症状は発疹や発熱など
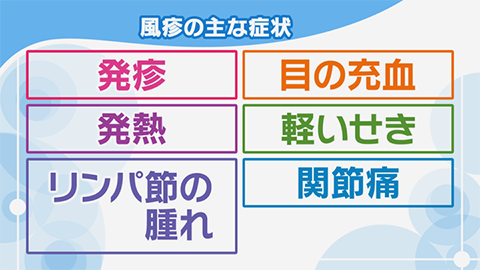
風疹を発症すると、主な症状として発疹が現れます。小さく赤い発疹が全身に広がっていきます。そのほか、38℃前後の発熱、耳や首の後ろのリンパ節の腫れ、目の充血、軽いせきなどの症状があります。すべてがそろわないことも多いです。
大人では関節痛が現れることも多く、また、高熱が出たり、発疹が長引いたりするなど、重症化することもあります。症状が出ないこともあり、気づかないうちに感染を広げてしまう場合があるので注意が必要です。
妊婦への感染に注意
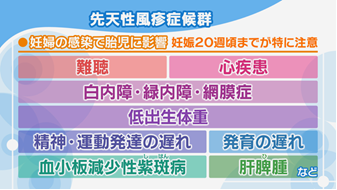
風疹で最も注意したいのが、妊婦への感染です。妊娠20週ごろまでに妊婦が風疹ウイルスに感染すると胎児にも感染して、生まれてきた赤ちゃんが先天性風疹症候群という病気になる可能性があります。妊娠初期に感染するほど、障害が起こる可能性が高まるとされています。
先天性風疹症候群になると、難聴、心臓の病気、白内障・緑内障・網膜症といった目の病気、低出生体重、精神・運動発達の遅れ、発育の遅れ、血小板減少性紫斑(しはん)病、肝脾腫(かんぴしゅ)(肝臓や脾臓が腫れること)などが現れます。
妊婦への感染経路として最も多いのは、夫から妻への感染です。先天性風疹症候群を防ぐためには、男性を含めて多くの人が予防接種を受けて風疹の流行を起こさないことが重要です。妊娠中はワクチン接種を受けることができないため、女性は妊娠前に2回予防接種を受けておきましょう。
「風疹の予防接種」について詳しく知りたい方はこちら
あなたの風疹の危険度チェック&最新ニュースはこちら
帯状疱疹(ほうしん)
帯状疱疹は、水痘(すいとう/水ぼうそう)のウイルスによって発症する病気です。子どものころなどに水ぼうそうにかかったことがある人は、ウイルスが体内に潜伏していて、誰でも発症する可能性があります。
初期症状は痛みと発疹 早めの受診を
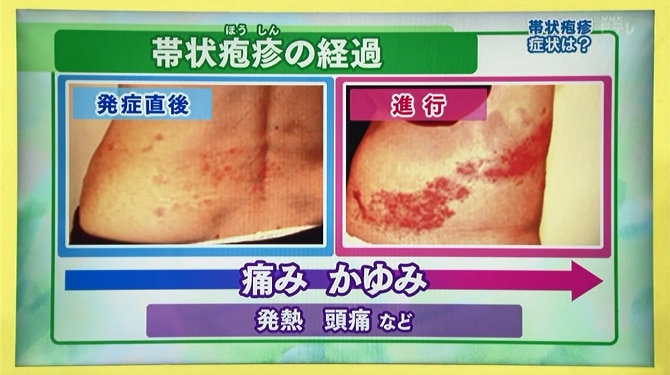
帯状疱疹は初めに痛みが生じ、進行すると痛みは激しくなります。初期にはかゆみだけを感じるという人もいます。やがて、痛みが生じた体の左右どちらか片側に赤い発疹が生じて、進行すると発疹は帯状に広がり、やがて水疱になります。発症しやすいのは、胸、背中、腹部、顔、頭部です。
発疹が出てから3日以内に治療を開始することが重要です。早く治療を始めれば、発疹の痕も少なくなり、帯状疱疹のほとんどは完治しますが、場合によっては夜も眠れないほどの激痛が後遺症として残ることがあります。それは神経障害性とう痛と呼ばれ、ウイルスによって炎症が繰り返されることで神経自体が傷ついて変性し、神経が異常に興奮することで起こる痛みのことです。神経が変性しているため、炎症がおさまり帯状疱疹が治った後でも強い痛みが残ります。50歳以上の約2割に痛みが残るという報告もあるので注意が必要です。チクチクした痛みや発疹の症状があったら、すぐに皮膚科を受診しましょう。
発症のきっかけ

帯状疱疹と水ぼうそうは同じウイルスによって起こります。水ぼうそうは、5歳までに85%の人がかかり、多くの場合1週間程度で治りますが、水ぼうそうのウイルスはなくなりません。その後、体の中に数10年以上潜み、加齢や疲労、ストレスや病気などで免疫の働きが低下すると、神経に沿って体の表面に現れ、帯状疱疹を発症します。
夏バテの出やすい夏から秋にかけて発症する人が多く、年代別では50歳代から急増します。高齢者や、免疫を抑える薬を使っている人では、一度治ったあとも再発することがあるので注意が必要です。
予防にはワクチンが有効

50歳以上であればワクチン接種によって予防することができます。帯状疱疹予防ワクチンには2種類あります。生ワクチンは2016年に登場したもので、毒性を弱めたウイルスを体内に注入して、免疫の働きを高めるものです。発症を50%ほどに抑えられ、たとえ発症しても軽症ですみます。なお、免疫抑制薬、抗リウマチ薬、抗がん剤などの薬を使っている人は、このワクチンの接種を受けられません。
不活化ワクチンは、2020年に登場したものです。ウイルスをバラバラにして無毒化し、感染する能力を失わせたもので、免疫抑制薬、抗リウマチ薬、抗がん剤などの薬を使っている人でも接種を受けることができます。70歳以上でも90%以上の予防効果があります。ただし、接種を受けた部位の腫れや痛みは8割ほど、疲労感や発熱などの副反応が6割くらいの人に起こります。
治療
帯状疱疹の治療の中心は、ウイルスの増殖を抑える抗ウイルス薬です。それに加えて、痛みを抑える鎮痛薬を内服し、炎症を和らげる軟膏を塗ることで治療していきます。従来の抗ウイルス薬は腎臓で代謝されるため、機能に影響を与えることがありましたが、2017年に腎臓に負担のかからないタイプの抗ウイルス薬が登場し、腎臓に不安を抱える高齢者でも安心して服用できるようになりました。
「増えている帯状疱疹 予防に有効なワクチン、後遺症」について詳しく知りたい方はこちら
薬剤アレルギー
薬剤アレルギーとは
薬を正しく使用していても、薬に対してアレルギーを起こすことがあります。突然皮膚の一部が赤く盛り上がり、かゆみなどを伴うじんましん、さらには、唇やまぶた、顔面の腫れといった症状が出ると言う人は薬剤アレルギーの可能性があります。
薬剤アレルギーの検査
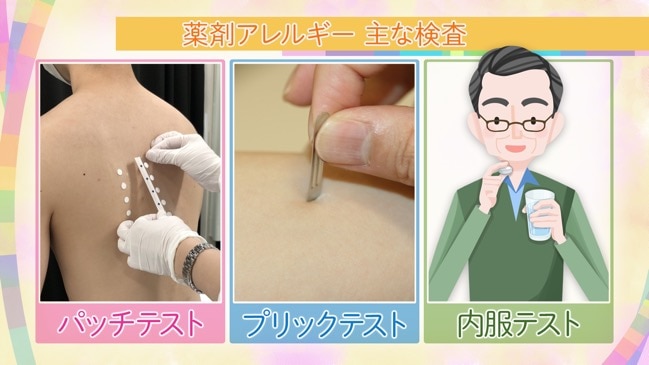
薬剤アレルギーを疑う場合に行う検査はパッチテスト・プリックテスト・内服テストなどがあります。
プリックテスト・内服テストは、症状が強く出る恐れのある人や重症度の方は入院して行う場合もあります。
市販の解熱鎮痛薬に注意

アレルギーを起こしやすい薬の中の1つが、市販薬としてもよく使われる解熱鎮痛薬です。解熱鎮痛薬の中でも非ステロイド性抗炎症薬(NSAIDs)と呼ばれるタイプの薬は、薬剤アレルギーが起こりやすいことがわかってきています。
このタイプの薬のほとんどの成分表にはアスピリンやイブプロフェンなど主成分の名前しか書かれていないため、非ステロイド性抗炎症薬かどうかがわかりづらくなっています。
一旦薬剤アレルギーのなってしまうと完治するのは難しいため、原則、原因となる薬を避けることになります。ただし、薬を止めることで別の問題が起きることもあるため、まずは替えの薬が効くかどうかを検討します。
解熱鎮痛薬の薬剤アレルギーの対処法としては、例えばもともとのんでいた薬がアスピリンだった場合には、アセトアミノフェンなど別の鎮痛効果があるものに切り替えれば、多くは内服することができます。それでも症状が出る場合には専門医に相談してください。
薬剤性過敏症症候群
ごくまれなケースですが、子どものころに突発性発疹という病気を経験したことのある人が、抗てんかん薬や痛風などの処方薬をのんだために起こる薬剤アレルギーです。
次の項目に該当する人は薬剤性過敏症症候群の可能性があります。
- 発症までに2週間以上かかる
- 38度以上の発熱
- 全身に赤い斑点
- 首、脇の下、股の付け根などのリンパ節が腫れる
- 肝機能障害
薬剤性過敏症症候群の治療としては、基本的には原因の薬を避けることに変わりはありませんが、薬を休止してからも症状が長引いたり、繰り返すことがわかっています。そこで、ステロイドの内服や点滴による投与を行います。これは入院して受けるケースが多いです。
注意が必要なのは、症状が回復したからといって、すぐに治療をやめてしまうと、症状が悪化したり再燃したりすることがあるので、専門的な医療機関で治療を継続することが重要です。
薬剤アレルギーの検査・対処法について詳しく知りたい方はこちら
はしか(麻疹)
はしかは主に空気中に漂うウイルスを吸い込むことによる空気感染によって広がります。感染力が極めて強く、免疫がない人が麻疹ウイルスに感染するとほぼ確実に発症すると考えられており、基本的にはマスクの装着や手洗いでは感染を防ぐことはできません。
日本では国内由来のはしかは抑えられていましたが、近年では、海外から持ち込まれたウイルスで集団感染したケースが報告されています。
世界では、2017年の1年間に約11万人がはしかで亡くなっています。2019年の1年間には、疑い例も含めて世界で約130万人がはしかを発症しました。2019年は、日本でも発症者が700人を超え、最近5年間で最多となっています。
症状と経過

はしかは、麻疹ウイルスに感染した後、10~12日ほどの潜伏期間を経て発症します。発症の初期をカタル期と言い、周りの人に対する感染力が最も強い時期になります。38℃前後の発熱、せき、鼻水、目の充血、下痢などの症状が現れます。また、頬の内側に「コプリック斑」と呼ばれるはしかに特徴的な白い斑点が現れます。
コプリック斑が出た翌日から耳の後ろから首にかけて小さく赤い発疹が現れる発疹期になります。発疹は、1~2日以内に顔、胸、背中などの上半身から手足の先に至るまで全身に広がります。また発疹どうしがくっつき、徐々に大きくなり、色も濃く鮮やかになります。また熱がさらに高くなり、咳や鼻水などの症状も重症化します。回復期に入ると熱も下がりはじめ、発疹は茶褐色の色素沈着を残したあと、だんだん消えていきます。
はしかは、肺炎や中耳炎などの合併症が起こりやすく、1000人に1人ほどの割合で脳炎を発症するとされています。はしかによる脳炎は重症で、重度の後遺症が残ることが多くなっています。
予防
はしかには現段階では有効な治療薬はありません。ワクチンを接種して予防することが重要です。ワクチンを接種すると、ウイルスに対する免疫ができ、典型的なはしかを発症することがなくなると考えられています。
はしかの予防接種は、現在、麻疹ワクチンと風疹ワクチンが混合されているMRワクチンを接種するのが一般的です。2回接種することが推奨されており、定期接種では1回目は1歳のとき、2回目は小学校入学前の1年間に受けることになっています。費用は、定期接種の対象年齢であれば国と自治体が全額負担します。定期接種の対象年齢でない場合も、費用は自己負担になりますが、予防接種を受けることは可能です。
成人では、年代によって予防接種を受けているかどうかが異なります。はしかにかかったことがなく、予防接種を受けていない人や受けたかどうかわからないという人は、自分自身だけでなく、周りにいる子どもや家族を守るためにもぜひ予防接種を受けましょう。以前に予防接種を受けたことがある人が、再度予防接種を受けても医学的には問題ありません。
「強い感染力を持つ「はしか(麻疹)」の症状と感染経路、予防接種について」はこちら
発疹が出るその他の病気
梅毒は、症状が現れたり消えたりを繰り返しながら徐々に全身を侵していく感染症です。感染から3か月ほど経つと全身に赤い発疹が出ます。梅毒の症状は治療しなくても消えるため、見逃されやすく、さらに感染を広げてしまう危険性が大きいといえます。