
「医師の働き方改革」わかりやすく解説 患者に影響は? 医師からは不安な声も
ふだん当たり前に利用している「医療サービス」が、今後受けづらくなるかもしれないことをご存知ですか?
過労死が起きるなど、医師の過酷な長時間労働はたびたび問題視されてきました。その状況を改善するために、国は来年4月(2024年)から残業時間などを制限する「医師の働き方改革」を施行します。医師たちの命を守るために不可欠な取り組みですが、医師が少ない地域や診療科からは、医療体制を維持していけるのかという不安の声も聞かれます。
医師の働き方改革で、日本の医療はどう変わっていくのか?患者への影響はどのくらいあるのか?詳しくお伝えします。
(クローズアップ現代 取材班)
あなたの意見を聞かせてください
クローズアップ現代では、みなさまの声を取材に生かしていきたいと考えています。
「医師の働き方改革」について自らの体験や、情報をお持ちの方は、以下の情報提供窓口「スクープリンク」から声をお寄せください。
https://forms.nhk.or.jp/q

来年4月から施行される「医師の働き方改革」とは?
これまで病院で働く勤務医は、労働時間が実質的に制限されておらず、長時間労働によって過労死が起きるなど、深刻な問題となってきました。
一般の企業については2019年度から時間外労働の規制が施行されていますが、医師の場合、患者への影響も大きく、準備期間が必要なことから、2024年から始まることとなりました。
■これまでの我が国の医療は医師の長時間労働により支えられており、今後、医療ニーズの変化や医療の高度化、少子化に伴う医療の担い手の減少が進む中で、医師個人に対する負担がさらに増加することが予想される。
■ こうした中、医師が健康に働き続けることのできる環境を整備することは、医師本人にとってはもとより、患者・国民に対して提供される医療の質・安全を確保すると同時に、持続可能な医療提供体制を維持していく上で重要である。
■ 地域医療提供体制の改革や、各職種の専門性を活かして患者により質の高い医療を提供する タスクシフト/シェアの推進と併せて、医療機関における 医師の働き方改革に取り組む必要がある。
(厚生労働省 ホームページより)
具体的には、年間の時間外労働が960時間までに制限されます。これは日々の残業と休日労働も含み、月の平均では80時間となります。(事業主となる開業医は対象になりません)
この上限について、国は「一般の労働者と、ほぼ同じ水準に設定した」としています。一部で、年1860時間という特例も設けられますが、救急医療を維持できないなどの特別な場合に限られます。
しかし、厚生労働省の調査によると2019年の時点で38%の医師の残業時間は年960時間の基準を上回っており、9%が1860時間の基準を超えていました。
特に「救急」や「産婦人科」、「外科」、「若手の医師」は長時間労働の傾向が強くなっています。手術も多く実施され、急な患者にも対応する24時間体制を維持しなければならないためです。そのため、多くの医師が労働時間を大幅に短縮する必要に迫られました。

勤務時間の削減を迫られた病院 何が変わる?患者への影響は?
大幅な労働時間の削減を迫られた病院は、これまで医師の働き方や、診療体制の見直しを進めてきました。その結果、去年は年960時間の基準以上で働く医師が2割と、4年前に比べて半分まで減少しました。長時間労働の是正は少しずつ進んでいます。
病院はどのような取り組みを行ってきたのでしょうか。
働き方改革を先行して実施した都内にある医療機関では、「正確な労働時間の管理」と、「医師の意識改革」を行いました。それまでは、勤務時間の入力が遅れたり、時間外労働の報告があいまいだった医師もいたりして、それを正確に報告してもらう所から、徹底しなければなりませんでした。
さらに、診療体制の見直しも必要となりました。手術などを行う時間を確保するために、土曜の診療を縮小。また、一部の診療科では主治医制からシフト制へ移行も行いました。労働時間の制限で主治医が出勤できない時には、代わりの医師が診療するチーム体制を整えたのです。

さらに救急搬送を制限する病院も出てきています。

岩手県の県立久慈病院では、今年5月、今年脳神経外科の救急搬送を原則制限することになりました。脳出血などで倒れたときには、隣県にある青森の病院までおよそ50キロの距離を、40分以上かけて搬送します。
久慈病院は市で唯一の総合病院のため、地域住民からは不安の声も上がっています
-
過去に脳腫瘍で久慈病院に搬送された男性
-
「大変でしょうね、八戸まで時間もかかるし。例えば発作が起きて倒れたとか、そういう時になんかね、心配ですね」
-
脳外科に通う20代の男性
-
「久慈病院は通い馴れていて、先生との関係もあるので。病気は何があるかわからないので、発作が起きた時にどうなるのかなって。救急で八戸に搬送ってなれば、不安感はある」
久慈病院のようなもともと医師が足りない地域の病院の運営には、大学病院からの派遣が欠かせません。しかし、派遣元の大学病院で働き方改革が進み、派遣を前提にした地域の医療体制を見直さざるを得なくなったのです。
久慈病院では、隣の県の病院と患者の症状を情報共有するなど連携を図り、医療サービスの維持に取り組んでいます。
働き方改革 背景にあるのは “医師の自己犠牲”
これまで日本の医療は「医師の自己犠牲的な長時間労働によって支えられている」と指摘されてきました。特に医師不足の地域や診療科では、過労死ラインを超える残業が相次いでいました。
こうした長時間労働が原因で、みずから命を絶った医師がいます。去年5月、神戸市の甲南医療センターに勤務していた高島晨伍さん(当時26)。

遺族の代理人弁護士によると、自殺する直前の1か月の時間外労働は207時間余りにのぼり、およそ3か月間、休みはなく、西宮労働基準監督署は“極度の長時間労働が原因”だとして、ことし6月、労災に認定したということです。

-
高島さんの母 高島淳子さん
-
「優しい医師になりたいと夢を持っていました。病院は労務管理をしておらず、労災認定を受けても息子は帰ってきません。家族にとっては泣いて笑って育てた宝物です」
高島晨伍さんは両親に向けて手紙を残していました。
「おかあさん、おとうさんへ」と書かれた手紙には両親への感謝がつづられていました。
「本当に感謝しています。最後にお母さんが来てお父さんが電話をくれたこと嬉しかったです。幸せでした。おかあさん、おとうさんの事を考えてこうならないようにしていたけれど限界です」

-
高島さんの兄
-
「弟は毎日深夜に疲れ切って帰宅する状況だった。こうした医師に診察されるのは飲酒運転の車の乗客になるのと同じで、患者が適切な診察を受けることも難しくなる。医師や患者の命を守るために労働環境の改善を考えてもらいたい」
一方で、高島さんが勤務していた甲南医療センターは8月に記者会見を開き「過重な労働をさせていた認識はない」などと説明。亡くなったことを受けて設けられた外部の医師や弁護士で作る病院の第三者委員会が出退勤の記録を調べたところ、
▽亡くなる前の月の去年4月の時間外労働は197時間36分
▽5月も亡くなるまでに133時間15分だったということです。
一方で、病院は「出勤している時間すべてが労働時間ではなく、自己研さんや休憩も含まれる」として、医師が申告した分だけを時間外労働として把握し、高島さんの去年4月の申告は30時間30分だったということです。

-
甲南医療センター 具英成 院長
-
「医師の働き方には自由度の高い部分があり、個々の医師でないと正確な労働時間を把握するのは難しい。過重な労働をさせていた認識はない」
国は、勤務医が診療や業務のかたわらで行う知識の習得や技能の向上を図るための学習といった「自己研さん」について通達を示していて、労働時間に該当するケースとしないケースがあるとしています。
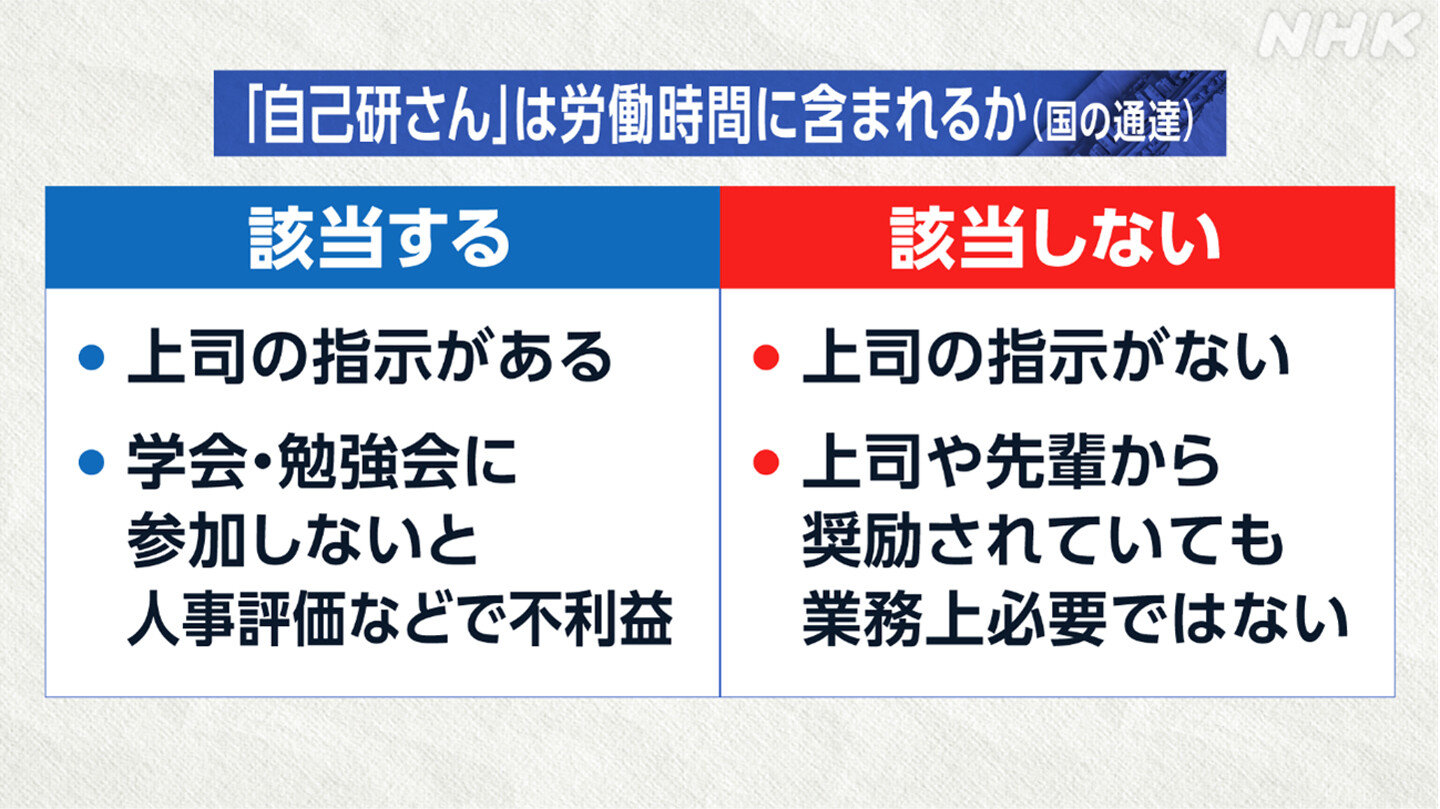
労働時間に含まれるケースとしては▼所定労働時間内に医師が上司に指示された場所で行う場合や▼所定労働時間外でも上司の指示によるものであるとされていて、上司の指示がある場合には診療などの本来業務と直接の関連性がなかったとしても労働時間に該当するとしています。
また、学会や外部の勉強会などは参加しないことで人事評価などで不利益がある場合は労働時間に該当するとしています。
一方で、所定労働時間外に本来業務と直接、関連性がなく上司の指示がない場合には労働時間には該当しないとしています。
まだ十分に進んでいない働き方改革の実態
「医師の働き方改革」の施行まで半年を切りましたが、まだ改革や準備が十分に進んでいない実態も見えてきました。
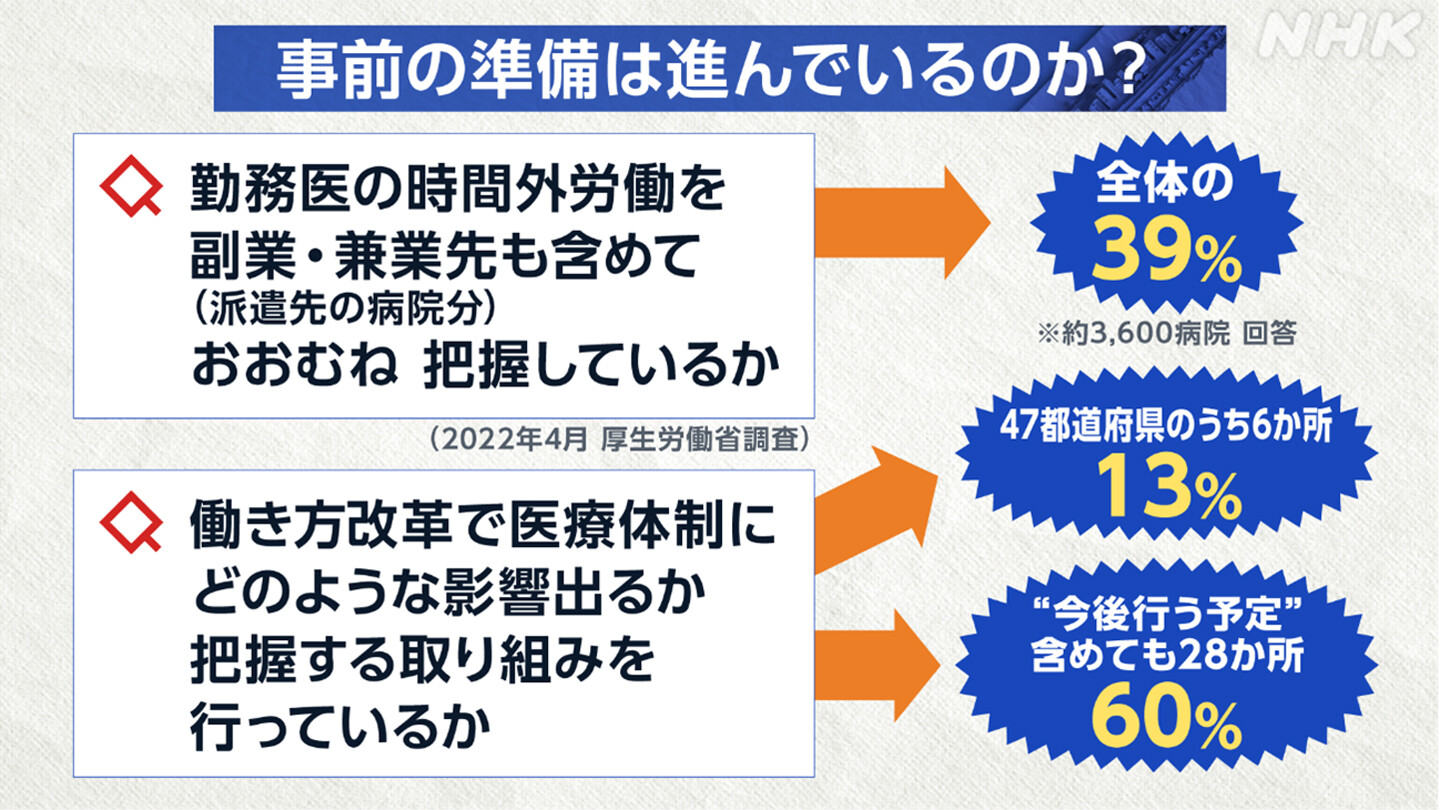
国が去年調査を行ったところ、医療機関の中で、勤務する医師の労働時間を、副業や兼業も含めて概ね把握できていると答えたのは、全体の39%と半数以下でした。
医師の中には、週の何日かは、別の病院に派遣されて診療にあたっていることが多く、そうした労働時間まで、すべて把握しきれていない状況です。
また47の都道府県のうち、働き方改革で医療体制にどのような影響が出るのか、把握する取り組みを行っていると答えたのは、わずか6か所。「今後行う予定」と答えたところを合わせても28か所と、全体の60%でした。
医師の過重労働続いている実態も・・・
医師の過重労働は続いているという報告もあります。全国医師ユニオンが去年、勤務医を対象に行い約7500人が回答した調査結果では、
▼医師の休日の取得について
「1か月の休みが0日」5.1%。
▼医師自身の健康について
「健康に不安がある」 42.5%
「大変不安である」5.0%
▼「死や自殺について考えることがあるか」について
「ある」3割以上
調査を行った全国医師ユニオンの植山直人代表は「現場では事務作業は労働時間として申告するなと言われるなど、働き方改革に逆行している現状がある。悪質な医療機関は取り締まるなど、チェック体制を強化すべきだ」と話していました。
研修医から番組に寄せられた現場の窮状「結局実態は変わらない」
クローズアップ現代の情報提供窓口「スクープリンク」に、20代の研修医から「医師の働き方の実情を知って欲しい」と、連絡が寄せられました。

(番組に寄せられたコメント ※一部抜粋)
連日の甲南医療センター専攻医過労自殺のニュース、また市立伊丹病院の初期研修医過労自殺のニュースを見て、心を痛めております。
若手医師の労働環境について見直しが行われていますが、未だ過労死/過労自殺はなくなりません。犠牲者がでなければ改善に向けて動かない、犠牲者がでても「うちの病院はまだマシなほう」という考えで改善しようとしない病院がある状況には、非常に疑問を感じます。
研修医1年目の女性は、「地域の人の健康を守れるような医者になりたい」と小さいころから医師を目指し、学生時代には産婦人科医になる目標を持ち、実習に取り組んできました。
働き始めて直面したのは、労働管理が適正に行われていない実態でした。宿直業務や手術の延長などで、1か月あたりの時間外労働は過労死ラインの80時間近くに及んでいました。しかし、それらは労働時間として認められず、賃金も支払われていなかったと言います。
また週に数回行われる会議に「必ず出席するように」と上司から伝えられていましたが、「自己研さん」だとされ、労働時間として考えられていませんでした。

-
研修医
-
「忙しい時は寝る時間がないこともありますね。(宿直の時は)夕方から働いて横になれたのが、朝の7時すぎ。夜勤の間も数回泣きました。しんどくて。
働いた分を働いてないっていうふうにされて認められてないことが、すごく悲しい。
(病院側は)国が提示した時間に合わせて調整するだけで、結局実態は変わらない。その時間内に(勤務を)収めろとは言われるけど、結局収められないので負担が増えるだけ
2024年度から医師の働き方改革が始まりますが、到底、改革は当院では行われないような状況です。
幼いころから医者になりたくて、コツコツ勉強してきてそれで入った世界がこれか・・・こんな世界なのかと思うと絶望する。
もう辞めたいし、もういなくなりたいなって思う時もありますね。
同期とかは、漠然と『もう死にたいなって思う』と言っている子もいますし」
産婦人科医を目指していた研修医の女性。しかし他の診療科と比べても労働時間が長く、過酷であることから、夢を諦め、他の道を模索し始めたと言います。
-
研修医
-
「今頑張っている先生たちは本当に尊敬していますが、同じことはできないなと。産婦人科医は少ないですし、人数が増えないことには、しんどいままだと思います。
そんなに医者って、人の何倍も強い人間ばっかりじゃないですし。
当直明けで、ぶっ通しで働くと、判断力も鈍るし、患者さんを危険にさらしてしまう。患者さんも医者自身も危険にさらさないような環境になって欲しいです」
実態に即した働き方改革を進めるために
どうすれば医療現場の実態に見合った、働き方改革を進めることができるのか。
もともと医師が少ない病院や診療科では、今後労働時間の制限により、24時間のシフトが組めなくなるおそれもあります。その場合、医師を増やすことが必要ですが、簡単に医師を増やすことはできません。
そこで必要になるのが、地域全体の医療体制の見直し。特定の病院に、医師などを集約していく「医療機能の集約化」を検討する必要もでてきます。
現に、出産などを手掛ける周産期医療では、ハイリスクな分娩などの医療機能を集約化する動きが出てきています。また救急医療でも一部で集約化の検討が行われています。
今後、さらにこうした動きや議論が加速すると見られますが、これは患者にとって、通院する場所が遠くなるといった影響を与えます。住民のニーズや意向も考慮して、どこまでが許容できる範囲なのか、慎重な議論が求められます。
患者側が心がけること
私たち医療を受ける側も、心がけていくべきことがあります。「医療サービスのかかり方」についても考えていくことです。
医師の働き方改革が進めば、勤務医のいる大きな病院は、出来るだけ、そこでしかできない手術や救急などに注力する。そして初診や経過観察などは、地域の診療所が担う。こうした役割分担が一層、重要になります。
このため患者は、症状が初期の時は、出来るだけ身近な診療所を受診するといった意識を持つことが大切だと考えられます。医師の働き方改革では、こうした患者の理解も不可欠となってきます。
あなたの意見を聞かせてください
クローズアップ現代では、みなさまの声を取材に生かしていきたいと考えています。
「医師の働き方改革」について自らの体験や、情報をお持ちの方は、以下の情報提供窓口「スクープリンク」から声をお寄せください。
https://forms.nhk.or.jp/q

※取材源は守ります。
※取材や放送の判断はNHKが行います。
