新型ウイルス“パンデミック”
医療崩壊を防ぐには

猛威をふるう新型コロナウイルス。世界各国で何が起きているのか?どう対応しようとしているのか?-最前線を取材し、日本の今後を考えていく。感染者数の急増で医療体制が限界に達しているアメリカ・ニューヨーク。専門家が「東京の数週間後の世界」と警告する大都市の現状を見つめる。検査の充実により感染者の把握に努める韓国やドイツでは、症状の軽重を区別したきめ細かい対応で医療崩壊を防ごうとしている。“パンデミック”を巡る攻防の最前線を見つめる。
出演者
- 渋谷健司さん (英キングス・カレッジ・ロンドン 教授)
- NHK記者
- 武田真一 (キャスター)
“数週間後の東京”ニューヨークの教訓
15万人もの感染者が確認されているニューヨーク。
いまのニューヨークの現状は、数週間後の東京の姿かもしれない。そう警告する医師がいます。
ニューヨークの病院に勤務し、アメリカの日本人医師会の会長を務める柳澤貴裕さんです。
米国日本人医師会 会長 マウントサイナイ医科大学 柳澤ロバート貴裕教授
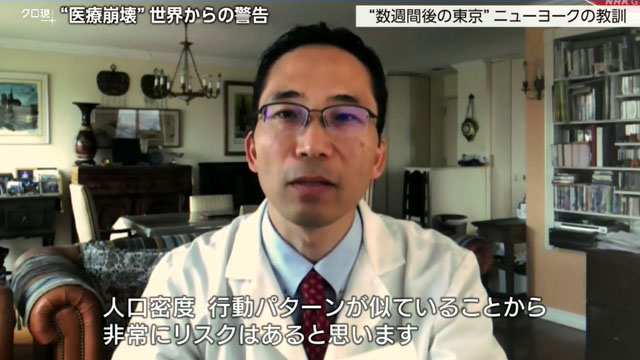
「同じことが東京で繰り返されなければいいんですけれども、人口密度、行動パターンが似ていることから非常にリスクはあると思います。」
ニューヨークと東京の感染者数を示したグラフです。
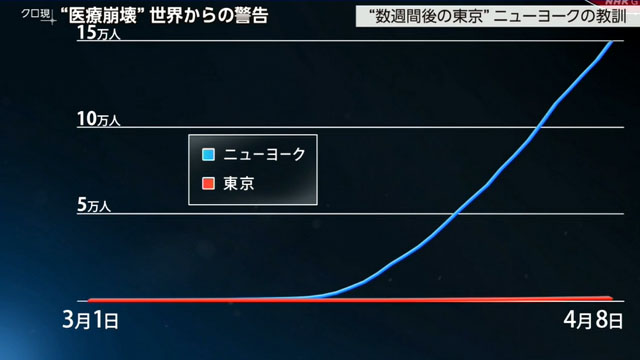
一見、大きな差があるように見えますが…。
先月のニューヨークと現在の東京のグラフを比較すると、似たような推移をたどっています。
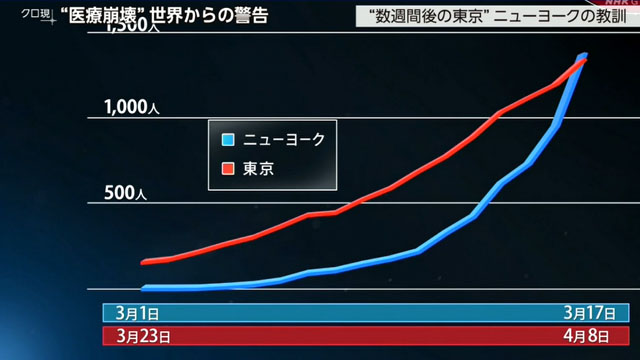
つまり、東京も数週間後にはニューヨークのように感染者数が爆発的に増加する可能性があるというのです。
柳澤さんが日本への教訓として訴えたのが、市民が医療機関に殺到することのリスクです。ニューヨークでは症状がない人までも不安にかられ、病院での検査を求める長蛇の列が出来ました。
米国日本人医師会 会長 マウントサイナイ医科大学 柳澤ロバート貴裕教授
「検査がなかなか早く進まないということで、たくさん病院の前に並ばれて、何日もそこへ通われて検査をしてほしいと来られた話をよく聞いております。そういう方がそこへ行くことによって、周りの方に暴露してしまって、クラスター現象になっていたかもしれない、繰り返されていたかもしれません。」
さらに、もう一つ、医療崩壊を防ぐためのポイントを指摘するのが、救急外来で働くカルバン・サン医師です。
救急医 カルバン・サン医師
「軽症患者が押しかけていますが、救急外来では何もしてあげられません。」
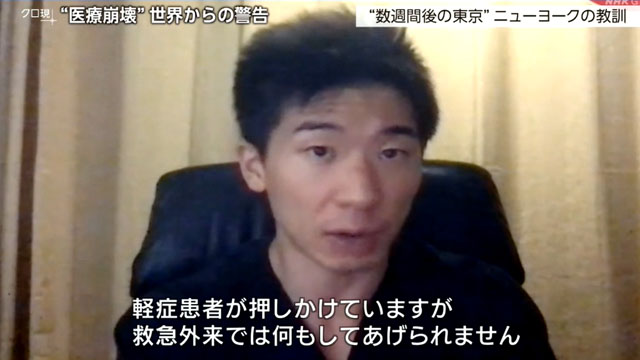
サン医師を苦しめているのが重症患者だけでなく、軽症の人も救急の現場に押しかけている現状です。ニューヨークでは、感染の疑いがある人はまず、かかりつけの主治医などに相談するよう求められています。主治医が必要だと判断すれば、大規模な医療機関で治療を受けるよう指示されます。一方、軽症であれば自宅での療養が指示されます。
しかし、市民の中には軽症であるにもかかわらず、直接、救急外来を受診する人も多くいると言います。

救急医 カルバン・サン医師
「重篤な患者が運ばれてきても救急車の中で5時間待たされたり、入院までに80時間も待たされたりしています。病院内にあふれかえった患者から看護師が感染し、重症化してしまった。今週がピークだと言われていますが、予測が外れたら、もう手に負えません。」
きのう、ニューヨークでは24時間の死者数が779人と過去最多を更新。
救急医
「薬も医療器具も足りません。多少、体調が悪くても“自宅待機”してください。」
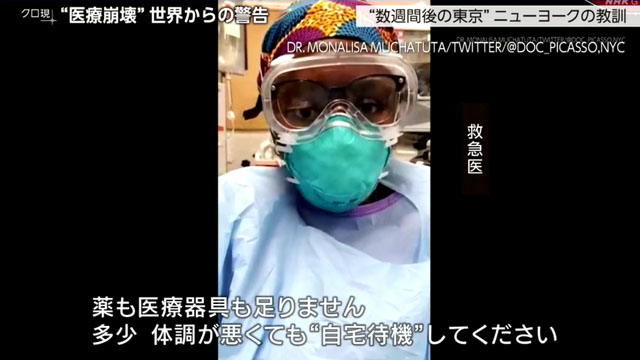
柳澤さんは、アメリカと同じように高い医療水準を誇る日本も、決してひと事ではないと訴えています。
米国日本人医師会 会長 マウントサイナイ医科大学 柳澤ロバート貴裕教授
「アメリカは世界的に見て医療水準が高いところだと思いますので、アメリカだったらそんなことにはならないだろうという、そういう高をくくった感じはあったと思います。」
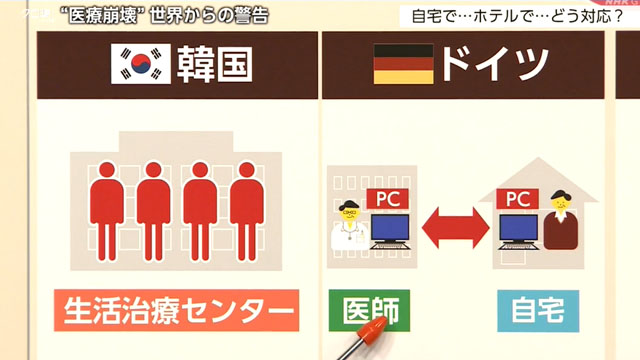
軽症者・無症状者の隔離を徹底 韓国
医療現場の負担を減らすため、今週から軽症者への対応に乗り出した東京都。
東京都 小池知事
「軽症の方々を病院から宿泊療養という形でホテルにお移りいただく。」
日本に先んじて取り組みを進めているのが韓国です。
感染者の8割を占める軽症者を隔離する“生活治療センター”。
郊外にある国の研修所や、サムスンやLGといった大企業の施設などを活用しています。

国の新型コロナウイルス対策に携わる イ・ヒョクミン(李赫民)さん
「医療機関で収容できる数を超える患者が発生するのを防ぐことが狙いです。入院するほどの重症ではない、軽症者が他人に感染させないように、このセンターで管理することにしたのです。」
全国に14か所あり、主に10代から50代の軽症者およそ750人が収容されています。
生活治療センターで隔離生活を送り、退所した40代の男性です。みずからも医師で、職場では感染対策に万全を期していたつもりでした。ところが、同じ建物の中で感染者が見つかり、検査を受けた結果、陽性だと判明したのです。
40代の元患者
「左にあるエレベーターです。」
「(感染者と)同じエレベーターに乗って感染したのですか?」
40代の元患者
「たぶんそうです。」

40代の元患者
「天地がひっくり返ったようでした。どうして私なんだと思いました。」
韓国では、医師が感染者の発熱などの症状や基礎疾患の有無などを総合的に見て、重症か軽症かの判断をします。この男性の場合は発熱の症状があったものの、基礎疾患もなく、軽症と診断され、生活治療センターに入所することになりました。
40代の元患者
「一人暮らしで面倒を見てくれる人もいなかったので、食事もままならない状態でした。もし気を失えば、最悪の場合、遺体で見つかるんじゃないかとさえ思っていました。なので生活支援センターに入れることになり安心しました。」

生活治療センターでは一日三食、弁当が支給されるほか、地域の総合病院から派遣された医師や看護師による回診が毎晩あったといいます。
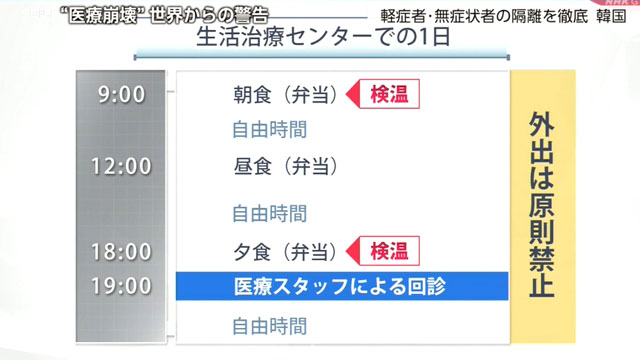
外出は禁止され、体調の変化があれば内線電話でいつでも医療スタッフに連絡をとることができました。食事を含めた滞在費はすべて国が負担するため、無料でした。

男性は9日間の隔離生活の後、2回の検査で陰性となり、無事退所しました。
保健福祉省 生活治療センター班長 イ・チャンジュン(李昌濬)さん
「当初、感染者が特定の場所に集まり生活することが、地域への感染につながるという懸念もありましたが、生活治療センターで感染者を的確に管理できたことが感染拡大を防ぐことにつながったと思います。」
自宅でも安心して療養 ドイツ
いつ重症化するか分からないリスクを抱える軽症者。
自宅でも安心して療養できる仕組みを整えているのがドイツです。
ジークリット・フィッシャーさん、67歳。夫と2人暮らしです。

ジークリット・フィッシャーさん
「高熱と乾いた強いせきが4日間続きました。」
今月2日に陽性反応が出てから自宅での療養を続けています。
フォンラート医師
「こんにちは、フィッシャーさん。」
フィッシャーさん
「こんにちは、先生。」
日々の体調の管理を担うのはホームドクター。
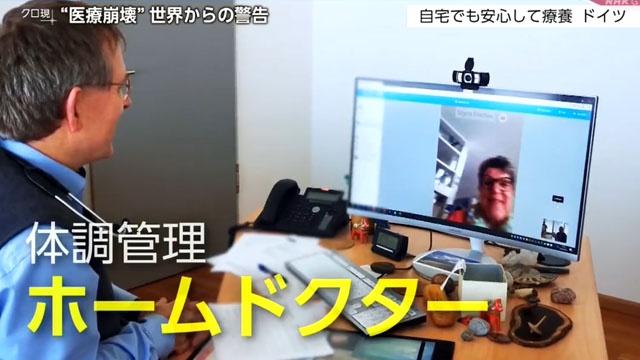
テレビ電話で細かく診察します。
フォンラート医師
「せきはありませんか?」
フィッシャーさん
「せきが出ることはありましたが、感染直後のせきとは違って普通のせきになりました。」
電話は毎日、午前と午後の2回。症状が悪化する兆候があれば、すぐに病院へつなぎます。ホームドクターが自宅療養に伴うリスクを抑えているのです。
フォンラート医師
「また症状がぶり返すことを心配しています。この調子で続けてください。」
フィッシャーさん
「分かりました。」
フィッシャーさん
「先生は何でも答えてくれます。家にいても守られていると感じます。」
フォンラート医師
「ホームドクターが軽症者のケアにあたることで、病院が患者を受け入れる余力を生み出し、病院で働く医師の負担も減らすことができるのです。」
ドイツで働く日本人の医師は、日本でも“自宅療養する軽症者の不安を解消する体制”が必要だと指摘します。
デュッセルドルフ大学病院 上原 愛医師
「(重症化して)新型コロナウイルスの“入院する”“しない”を決める、いつから病院に行けばいいのか、どこに行けばいいのか、いつまで家で待てばいいのか、そういう不安を取り除く初期段階のときに、次の指示をすることが大切だと思っていて、ホームドクターに限らず、医療知識がある人であればいいと思う。」

各国の取り組みから見えてきた医療崩壊を防ぐ鍵。
日本はいま、何をしなければならないのでしょうか。
自宅で…ホテルで…どう対応?
武田:虫明デスク、海外の医師たちは、今の日本に対して大きな危機感を抱いていました。私たちは今の状況を、改めてどう捉えればいいのでしょうか。
虫明記者:感染症の問題を私も20年近く取材をしてきましたけれども、未知のウイルスの直撃によって、日本の社会機能が重大な影響を受ける。こういった事態というのは、これが初めてのことだと思います。都内の患者の急増ぶりを見てみましても、医療現場は非常に厳しい状況になってきていますし、日本が重大な岐路に立っていると感じます。
武田:韓国では、軽症者を生活治療センターに隔離することで医療崩壊を防ごうとしていました。日本でも軽症者対策が始まっていますけれども、実際にはどう運用されるのでしょうか。
虫明記者:東京都内でも医療現場の機能不全に陥ることがないように、軽症者や症状がない人に病院からビジネスホテルに移ってもらうという取り組みが始まりました。看護師が24時間体制で対応するほか、日中は医師も常駐して患者の健康状態を見守ることになっています。また、こうしたホテルが患者の急増によって、さらに数が増えていった場合も、医師や看護師でつくる医療チームが複数のホテルをオンラインで結んで対応するといったことも想定しているという状況です。

武田:一方、ドイツは自宅で隔離、療養する取り組みを行っていました。日本でこれをやるとして、家族がどう対応したらいいのかとか、家にいて急に重症化したらどうするんだろうという不安もあると思うんですけれども、ドイツではどうやっているんでしょう。
虫明記者:日本でも今後、患者の急増によって自宅での療養という選択肢が出てくると思います。ドイツは先ほど見ていただいたように、ホームドクターがケアに当たっていましたけど、ふだんから患者さんを診ていますので、どのような持病を持っていらっしゃるのかということも把握できていますし、重症化についても肺炎治療などの特別な訓練を受けているということなんです。また、保健当局の担当者が行う場合でも、電話で症状の変化をケアしていくということで、日本でも自宅療養となった場合、重症化してしまうと心配する人がいると思うんですけれども、その重症化の兆候をいかに早く捉えて病院でのスムーズな治療につなげていけるのか、その体制をしっかりと作っていく必要があると思います。
武田:それは、これからの課題だということですね。
虫明記者:課題になってくるかと思います。
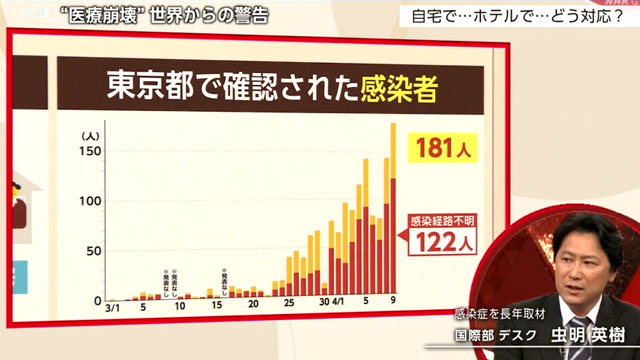
武田:そして、いま大きな問題になっているのが、感染経路の分からない患者の急増です。こちらは東京の日ごとの感染者数のグラフなんですが、きょう、これまでで最も多い181人に上りました。このうち122人が感染経路の分からない患者でした。
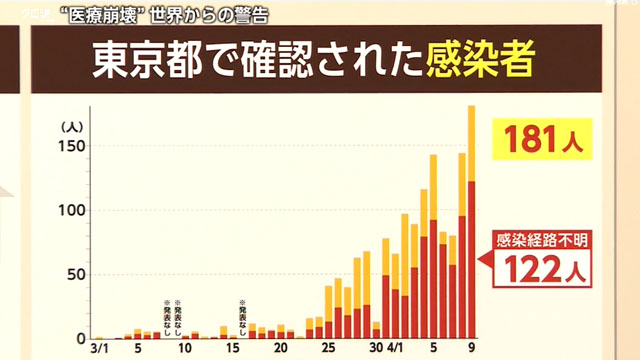
クラスターを1つずつ潰していくという今までの方法で感染拡大を防ぐには、限界が来ているんじゃないかと指摘する声もあります。どうすればいいのか、各国でとられているさまざまな模索からヒントを探ります。
ITを駆使した感染者の追跡 韓国
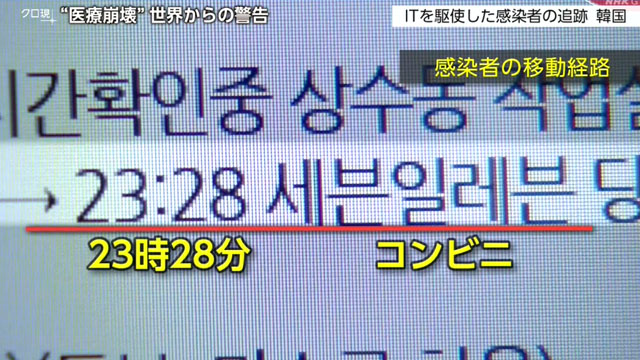
韓国では、今年1月から感染者の情報や行動記録を公開しています。
ソウル市民の携帯電話には…。
「海外から入国した感染者が住む地区や年齢などの情報です。」
自治体から届くメッセージには、感染した人のマンション名などが記されていました。
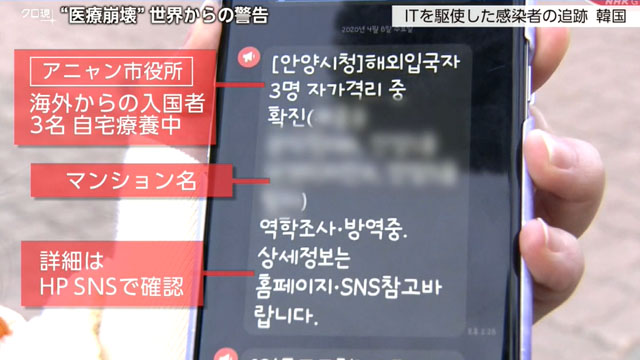
さらにホームページでは、感染者が利用した飲食店やカフェ、コンビニの名前に加えて、訪れた時間帯などを見ることができます。
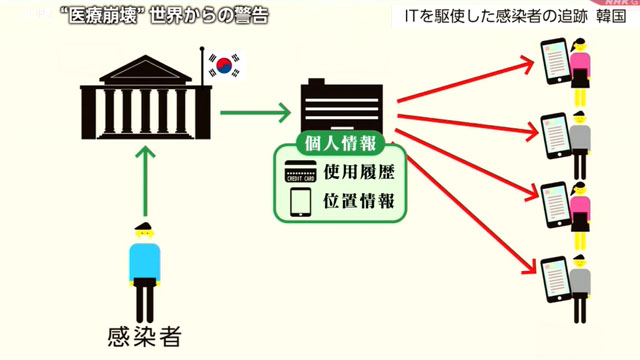
こうした政策を可能にしているのが「感染症予防法」です。
38人の死者を出した、2015年のMERSの流行を機に改正されました。
市民が感染した場合、クレジットカードの使用履歴や携帯電話の位置情報は保健当局に送られます。最新のIT技術により、情報は即座に感染者が住む自治体に送られ、個人を特定できない範囲で公開されるといいます。
街の声
「政府が迅速に情報提供してくれるので助かります。」
「感染者が訪れた場所は、予防のために避けるようにしています。」
感染拡大を少しでも抑えるために導入された、踏み込んだ対策。
しかし、ネット上で感染者の行動が必要以上に詮索され、攻撃される事態も起きています。感染を抑えるのか、個人の情報を守るのか、葛藤の中で取り組みが続いています。
「(自分が感染した場合)私生活が公開されるのは怖いです。でも、人に被害を与えないためには、ある程度のプライバシーの侵害は仕方がないかもしれません。」

抗体検査で“社会復帰”を オランダ
感染した自覚がないまま過ごしている人たちが、どれくらいいるのか把握する取り組みも始まっています。
オランダ政府は、今週から血液バンクを運営する財団と、全国1万4000人分の血液の抗体を検査することにしたのです。

いま広く行われているPCR検査は、新型コロナウイルスに「現在、感染しているかどうか」を確認します。それに対して、抗体検査は血液中の抗体を見ることで「過去に感染したかどうか」を確認することができます。
オランダ公衆衛生環境国立研究所 クーン・ベレンツさん
「まずはおよそ6000人の抗体を検査しています。人々がいつどれくらいの割合で新型コロナウイルスに対する免疫を持ったのか、研究で明らかにしたいと思っています。」
抗体を持っている人が再び感染することがないと確認できれば、抗体の有無が、一律に行っている行動制限を緩和する目安にできると期待されています。
例えば、抗体を持っていると確認された人は行動制限が緩められ、職場や地域で活動することが可能になるのではないかというアイデアです。


血液バンク サンキン ハンス・ザーイヤー博士
「免疫のある人々が職場に戻り、店を再開し、病院に出入りすることを許可できるようになるかもしれません。」
長期化が予想されるウイルスとの闘い。
このあと、WHOのアドバイザーで世界の対策最前線に詳しい専門家に聞きます。
いま何をすべき?WHO事務局長上級顧問に聞く
武田:WHO事務局長上級顧問で、イギリス、キングス・カレッジ・ロンドン教授の渋谷さん。オランダで始まった抗体検査について、渋谷さんはどんなことに生かせるとお考えなんでしょうか。

渋谷さん:抗体検査によって、どのくらいの方が免疫を持っているかということが分かるので、感染率も分かります。それから、医療者にとっては社会復帰とか医療現場での防護という観点でも非常に重要になると思います。
武田:どのぐらいの方が抗体を持っているかということが分かると、それは具体的にどんなことに役に立つのでしょうか。
渋谷さん:例えば、いろいろな介入とか施策をやっていると思いますけれども、その効果や進捗をモニターすることができます。
武田:今、そういう指標はほかにはないんですか。
渋谷さん:そうですね。今、正直に言ってどのくらいの方が感染したかというデータはありません。
武田:それをはかるためには、この抗体検査というのが1つ、意味があるということですね。
渋谷さん:はい。今後、必要になります。
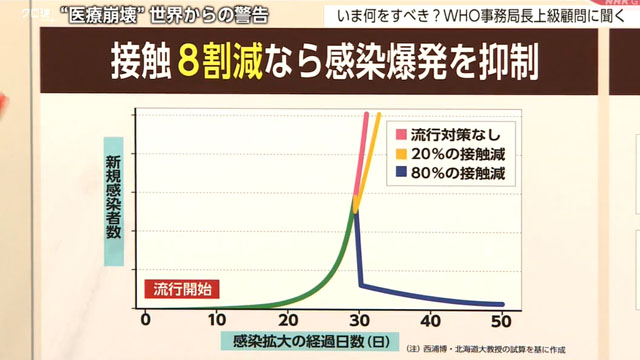
武田:日本がどういうふうにすべきか、海外から、どのようにご覧になられているかというのをお聞きしたいと思います。日本の戦略ですが、日本では感染爆発を避けるために人と人との接触を8割減らそうとしています。そうすることによりまして、この青の線、新規感染者をぐっと抑えていこうというわけなんですけれども、こうした日本の状況は今、ロンドンからどのようにご覧になっていますか。
渋谷さん:やはり、もどかしいほど遅いですし、今のやり方で大丈夫かなと本当に心配しています。
武田:もどかしいほど遅い、心配。それはどういうことでしょうか。
渋谷さん:8割削減というのは、相当の都市封鎖的な施策をしてもできるかどうかぐらいの本当に大きな施策なので、その実現というのは非常に難しいと思います。
武田:渋谷さんが医療崩壊を防ぐポイントとして、まず挙げていただいているのが「厳しい外出制限」ということなんですけれども、今、相当いろんな方々が自粛して、かなりの方が家にいるようにはなっているんですけど、渋谷さんは、それをどのようにご覧になっているんですか。

渋谷さん:きょうもニュースで日本のニュースがやっていたんですけど、やっぱりターミナルに人はいますし、都会ではまだまだ効果がないような状況が続いているなと、心配しています。
武田:ロンドンはどんな状況なんでしょうか。
渋谷さん:ちょうどロックダウンになって3週間目なんですけれども、やはり街には人は基本的にいないですね。
武田:日本もそれぐらいやるべき?
渋谷さん:やらないと間に合わないです。
武田:間に合わないということですね。そして、もう一つのポイントなんですけれども、「徹底した検査と隔離」。日本でも検査と隔離は行われていますけれども、どういうふうに渋谷さんの目から映っているんですか。
渋谷さん:もちろんやっていますが、圧倒的に検査数が少ないですよね。初期のクラスター対策は非常に有効に効いて、ここまで来たと思うんですが、ここまで経路を経ない市中感染と、そして、その結果としての院内感染が増えている状況の中で、やはりクラスター対策の限界が見えてきた。フェーズが変わったので、これから、それも変えていかなければいけないと思います。そして、今までは検査をすることで患者が増えて、医療崩壊と言われてましたけれども、今は、むしろ検査をしないことで、院内感染で医療側から崩壊していくというような状況があるので、やはり検査は増やしていくべきだと思います。
武田:徹底した検査ということですけれども、具体的にはどのくらい検査を増やしたほうがいいのでしょうか。
渋谷さん:まだまだ増えるスピードは日本では遅いので、できるだけ多くと思います。
武田:一方でニューヨークの例のように、今おっしゃいましたけれども、検査を一気に拡大したことで疑わしい症状の人たちが病院に殺到して、それが感染拡大を加速化させたという指摘もありますね。医療現場に負担をかけずに、どう検査をしていくのか、具体的なアイデアとしては、どんなことが挙げられますか。
渋谷さん:その辺は非常に大事で、韓国などでは発熱外来とかドライブスルーで効率的にやっています。もちろん検査を実施する方の防御もしなければいけないですが、そうしたノウハウというのを積極的に取り入れることで防げると思います。
武田:これから、軽症者と重症者を日本でも分けてケアしていこうというふうになっていますけれども、その前提となるのが検査だと思います。やはり、もっともっと韓国のようにやっていくべきだということなんですか。
渋谷さん:少なくとも日本はもっとやるべきです。
武田:今、日本では多くの人たちが自宅で自粛を続けています。日本で暮らす一人一人に対して、渋谷さんから呼びかけることがあるとすれば、どんなことでしょうか。
渋谷さん:やはり、「家にいてください」としか言いようがないですね。
武田:家にいる、その心は。
渋谷さん:今後どのくらい続くか分からない。かなり長期になると思いますので、コロナウイルスとどうつきあうかというのが今後は大きな焦点になってくると思いますし、必ずしも家にいるということが閉じこもるわけではなくて、生活に慣れるということが非常に大事だと思います。
武田:家にいるという生活に慣れる。どういうことでしょう。
渋谷さん:家にいても、こちらの場合は1日1回、運動もできますし、必需品を買いに行けます。それ以外は外に行けないんですけど、こういう事態をみんな理解して、本当に危機感を共有して、自分でやるべきことをやると。そこが非常にイギリスの場合は徹底しています。
武田:渋谷さんから見て、今の日本の人々の危機感はどうでしょうか。
渋谷さん:まだちょっと甘いのかなと思います。
武田:渋谷さん、ありがとうございました。
渋谷さん:ありがとうございました。
瀬戸際の日本 いま何をすべき?
武田:虫明さん、今後は日本でも検査を増やしていく方針ですが、これはどのようにしていくのでしょう。
虫明記者:今後、感染拡大によって患者が増えてきますと、求められる検査の数も当然増えていきます。この増加に今、スムーズに対応できていくということが重要で、医師が検査が必要だと判断したのに断られたといったようなケースがあってはならないと思います。厚生労働省は検査可能な件数を1日あたり2万件にまで増やすということなんですけれども、不安な人が大勢 検査を求めて医療機関を訪れて、アメリカのようにウイルスを広げていくというリスクについても対策をしっかり考えていく必要があると思います。
武田:現在、まさに医療崩壊の危機にあるわけですけれども、そこを乗り切るために、私たちは何からやっていくべきだと考えますか。
虫明記者:緊急事態宣言が出た今、最大の課題は人と人との接触を8割減らすことができるかどうかです。これによって、感染者が爆発的に増加する流れから、感染の収束へと流れを変えていくことができれば医療崩壊は回避できます。同時に、こうした対策は助けられる命を確実に救えるように、医療体制を整えるための貴重な時間を、いま与えてくれています。この間に人工呼吸器など、重症患者の増加に対応できるキャパシティーをしっかりと高めていくことが求められていると思います。
武田:今まさに、政府のリーダーシップももちろんですけれども、私たち一人一人の忍耐や連帯が求められているということですね。
虫明記者:そのとおりだと思います。
