私たちの医療費
実は政治で決まっています!
~診療報酬改定の舞台裏~

政府の予算案の編成過程で焦点となる診療報酬の改定率。
「『本体』部分は0.43%の引き上げ」などとニュースで耳にしたものの、「いったい何を議論しているの」と感じた人も少なくないだろう。
診療報酬とは、どんな制度なのか。それは、どうやって決まるのか。そして、少子高齢化が進む中での課題は何か。今回の改定の舞台裏を追いながら紐解く。
(安田早織)
そもそも診療報酬って何?
「来年度の診療報酬改定について、政府は、医師の人件費などにあたる『本体』部分を0.43%引き上げる方向で最終調整に入りました」

新型コロナウイルスへの対応にあたってきた医師や看護師の賃金を上げるというのは理解できるが、その分、医療機関にかかったときの窓口負担も増えるということか。
医療費の自己負担分は1割とか、3割だった気もするし、高齢化が進む中、国の財政にどんな影響を与えるのだろうか。そもそも診療報酬改定って、いったい何を議論しているの。
ニュースを見て、こう感じた人も少なくないだろう。
そもそも診療報酬とは何か?

診療報酬とは、病院などの医療機関が患者に提供した診療行為への対価として支払われるものだ。その診療行為1つ1つに対して点数を定め、1点10円でその価格も決められる。一方、診療報酬が決められていない行為は、保険診療の範囲外となり、医療保険が適用されない。
つまり診療報酬制度は、それぞれの診療行為の価格を決める「価格表」としての役割に加え、保険診療の範囲や内容を決める「品目表」としての役割を果たしている。
しかし、ニュースにあった「本体」部分って何?「本体」以外に何があるの?
そう思った人もいるだろう。

診療報酬は、医師の人件費や技術料などにあたる「本体」部分と、薬の価格や医療機器の材料費にあたる「薬価」部分の2つから構成されている。つまり、人の行為、サービスへの対価が「本体」部分で、モノの値段が「薬価」部分という区分けだ。
ただ、その項目は膨大で「本体」部分は医科、歯科、調剤あわせておよそ5000区分、「薬価」部分はおよそ1万6500品目にわたる。
医療関係者だけのもの??
診療報酬は医療関係者だけのもの?
いやいや私たちとも深く関わっている。
全国のどこで、どんな病気やけがで医療機関にかかったとしても、同じ費用で同じ診療行為を受けることができる。これは、診療報酬として診療行為が全国一律の「公定価格」で決められているからだ。日本では、昭和30年代以降、いまのような全国一律の報酬体系が取り入れられてきた。

そして私たちが医療機関を受診すると、会計を終えたあとに領収書とともに明細書を受け取る。この明細書を見ると、初診料や入院料、検査といった診療行為ごとに点数が記入されている。
2020年4月に改定された、いまの診療報酬制度では、初診料は288点、再診料は73点、急性期一般入院料(1日につき)1650点などと定められている。
病院にかかれば、多くは、検査や注射などの治療措置、薬の処方など複数の診療行為を受けることになり、それぞれに対する診療報酬の点数が積み上げられる。そしてその合計が1点10円で換算される。これが医療機関の収入となり、医師や看護師の人件費を支払ったり、薬や医療機器の購入、設備投資などに充てたりすることになる。
その1割や3割は、私たち患者が自己負担分として窓口で支払う。
ということは診療報酬が上がれば、私たちの負担も増えることになる。
そして私たちが支払った残りの7割や9割の部分は、医療保険からまかなわれる仕組みだ。
診療報酬ってどう決まる?
では診療報酬は、どのように決められるのか。
診療報酬は、原則として2年に1度改定が行われてきた。
ただ「国民皆保険制度」を維持していくために、医療費の伸びを抑制する観点から「薬価」部分については、2021年度から毎年改定されることになった。
改定は次のような流れで進む。
①改定の前の年に、厚生労働省が、夏から秋にかけて医療機関の経営状況と薬の市場価格の調査を行う。
②それをベースに、政府が、さまざまな要素を考慮したうえで、来年度予算案の編成過程で、診療報酬の改定率を定めることで、医療費の総額が決まる。冒頭示したニュースは、この段階にあたる。
③そして改定率などをもとに厚生労働大臣の諮問機関、中医協=中央社会保険医療協議会が翌年の2月上旬までに保険適用の範囲や個別の診療行為に対する点数などを決める。
“年末の風物詩”
政府が決定する診療報酬の改定率は、国の財政にも大きな影響を与えることから、常に予算編成の焦点の1つになる。

毎回、医療費を確保したい日本医師会などの診療報酬を受け取る側と、医療費を抑えたい健保連=健康保険組合連合会などの支払う側が争う構図となる。それに、厚生労働省と財務省、さらに厚生労働行政に詳しく影響力も大きい「厚労族」議員も加わって綱引きを繰り広げる。
そして政治決着が図られる一連の攻防は、いわば、2年に1度の永田町・霞が関の “年末の風物詩”ともなっている。
特に今回は、コロナ禍で行われる初めての「本体」部分と「薬価」部分の改定となった。
日本医師会などは、医療機関の経営は国の補助金でようやく黒字になっているが、診療報酬で病院経営が成り立つようにしなければ安定的な医療提供体制は構築できないなどと引き上げを要求。これに対し、健保連などは、高齢化に伴う医療費の自然増を考えれば診療報酬を引き上げる環境にないと主張した。
さらに、菅前総理大臣が進めてきた不妊治療の保険適用拡大、岸田総理大臣が分配政策の一環として打ち出した看護職員の給与引き上げに充てる財源確保も求められることとなった。
“過去最高難度”の交渉!?
医療費の確保を目指す側の厚生労働省のある幹部は、今回の診療報酬改定について「過去最高難度だった」と振り返った。
その背景には、診療報酬改定をめぐるプレーヤーの世代交代があった。

安倍政権の下で行われた前回までの過去4回の改定では、地元が同じ福岡県の麻生太郎副総理兼財務大臣(当時)と、横倉義武日本医師会会長(当時)の2人が歩み寄る形で交渉が進められてきたとされる。そして与党側の「厚労族」議員を、伊吹文明元衆議院議長が中心となって引っ張ってきた。

しかし今回、財務大臣は麻生氏から鈴木俊一氏に交代。また、日本医師会の会長は横倉氏との選挙戦の末、中川俊男氏に代わった。中川会長は、コロナ対策で政府に苦言を呈することも多く、政権との距離を指摘する声も出ていた。

さらに「厚労族」の重鎮、伊吹氏は引退。加藤勝信前官房長官、田村憲久前厚生労働大臣、尾辻秀久元参議院議長の厚生労働大臣経験者3人が先頭に立って交渉にあたることとなった。
加藤氏は、プレーヤーの世代交代によって道筋が見えづらくなり、それゆえに丁寧な交渉の積み重ねが必要だっと振り返る。

「いろいろなところへ、それぞれが働きかけをした。プレーヤーが変わってどういうやりとりの中で決まっていくのかわからなかった。ルールが決まっていてやり方が決まっていればそこを押さえていけばよいが、それも見えないので、関わるところをみんなそれぞれ当たっていった。それだけいろいろなところにあたるから、すごく動いているように見えたのかもしれない」
今回の交渉過程では、厚生労働省や「厚労族」議員からは「財源が足りない」「厚生労働省側と財務省側の意見の溝が埋まらない」などの焦りの声が多く聞かれた。
当初は、不妊治療の保険適用拡大や看護職員の処遇改善に充てる財源を含めても、「本体」部分をマイナスにするという財務省案さえ耳にした。
“政治決着”
関係者間での激しい交渉の結果、来年度の改定率は、「本体」部分を0.43%引き上げる一方、「薬価」部分を1.37%引き下げ、全体では0.94%のマイナス改定とすることが決まった。

「本体」部分については、前回2年前の改定率のプラス0.55%を0.12ポイント下回ったが、2008年度の診療報酬改定以降、8回連続のプラス改定で落ち着いた。
「本体」部分の引き上げ幅には、不妊治療の保険適用拡大や看護職員の処遇改善に充てる財源として、それぞれ0.2%、あわせて0.4%のプラス要因が含まれる。その一方で、一定期間は再診を受けなくても繰り返し使える「リフィル処方箋」の導入などにより、あわせて0.2%のマイナス要因も含まれ、実質的な引き上げ幅は0.23%となった。
与党からは「厚生労働省側の要求と財務省側の主張の双方をうまく取り入れたバランスの取れた改定率だ」との評価も上がった。
一方で「最終的な厚生労働省案と財務省案のちょうど真ん中をとった数字だ」「横倉前会長の下で行われた過去4回の改定の平均、プラス0.42%をわずかに上回っていて、夏に参議院選挙を控え、医師会にも配慮した結果だ」などと、まさに“政治決着”と言わんばかりの声が聞かれた。
加藤氏は「本心で満足していない人物もいる」と前置きしながらも、納得した表情でこう話した。
「医療経営に加え、そこで働く人の処遇改善を図る、そして保険料を抑えていく、そういうバランスでどうしていくか、まさにその中の議論をしたということだ。自分たちのことは評価できないが、総じて、終わったあとは、みんな『よかった』と言うんですよ」
どうなる医療保険
今回の診療報酬改定では、全体では0.94%のマイナス改定となったものの、医療機関にかかる患者は増え続け、「国民医療費」は、2022年度も、2021年度を上回ることが想定されている。
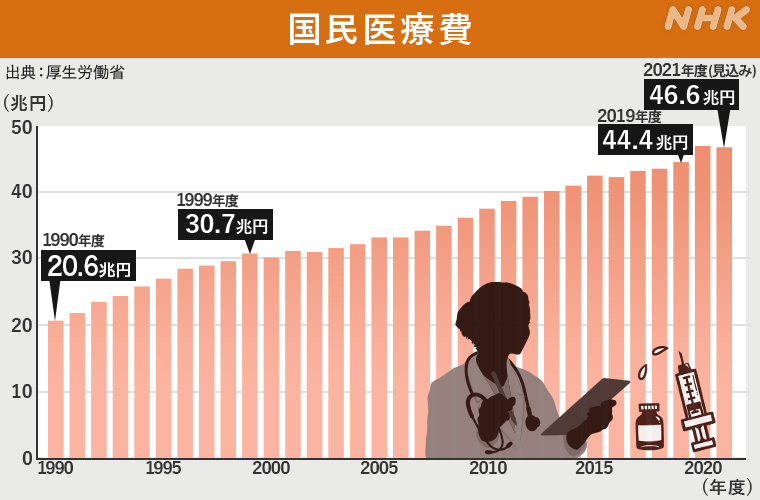
1990年度に20兆円を突破した「国民医療費」は、1999年度には30兆円に達し、2021年度は46.6兆円にのぼると見込まれている。ことしからは、いわゆる団塊の世代が75歳以上の後期高齢者に入り始め、さらに伸び続ける見通しだ。
高齢化がいっそう進む中、こうした「政治決着」の色合いが濃い診療報酬改定のあり方を、専門家はどう見ているのか。日本総合研究所の西沢和彦主席研究員は、現状のような改定率の議論だけでは、国の財政負担や現役世代の負担が増え続け、いまの医療保険制度を維持していくのは困難だと警鐘を鳴らす。

「改定率は合理的な根拠に基づいているというより、駆け引きの中で決まっている側面が強く、もっとエビデンスを積み上げていく必要がある。目線をマクロの財政に移すと、今われわれ現役世代が支払う保険料の半分近くが高齢者医療費への支援金に回っているが、これがどんどん増えていくことになる。現役世代の可処分所得や雇用への影響がより深刻化してしまうことになり、とても持続可能な制度とは言えない。財政面での仕組みを見直す必要がある」
また西沢氏は、新型コロナの感染拡大によって表面化した公衆衛生や予防医療に対するニーズを、今後の医療保険制度に組み込んでいくことが必要だと強調した。
「診療報酬は、病気やけがをして医療機関にかかったときに、支払われる治療費に過ぎない。新型コロナで問題になったのは、保健所の機能やワクチンといったように、病気にかかる前の予防に関すること。公衆衛生や予防の費用は診療報酬の枠外なので、診療報酬を上げてもお金が回らない。医療提供体制を、もっと予防インセンティブ的なものに変えていくことは、高齢者医療費の抑制にもつながる。それに応じた診療報酬体系に変えていくといった工夫や議論が必要だ」
こうした指摘を交渉の当事者はどう受け止めるのか。
加藤氏は、制度を不断に見直していく必要があると話した。
「診療報酬改定があるから、予算を上げる、下げるというのではなく、あるべき医療を追求するためにどういう価格体系を作っていくことが適切なのか、そういう議論を積み上げなければならない。1つは、やはり予防や健康管理といったものをどう進めていくか。特にいまは慢性疾患の患者が多いので、そうならないように、あるいはそうなっても悪化しないようにしていく取り組みも同時に進めていく必要がある」
持続可能な制度に
原則として2年に1度行われる診療報酬の改定は、日本の医療保険制度のあり方を考えるうえで貴重な機会だ。改定率をめぐる交渉に当事者として向き合った加藤氏、そして「政治決着」には否定的だった専門家の西沢氏がそろって、持続可能な医療保険制度にしていくためには予防の役割を強化していくべきだと訴えたのは興味深かった。
昨年末に決着した改定率をもとに、今後、中医協で、個別の診療行為について、どこまでを保険適用とするのか、そしてその価格をいくらに設定するかといった具体的な議論が佳境を迎える。
社会状況や国民のニーズの変化に柔軟に対応する医療保険制度となっているか、そして、それは持続可能なものなのか、取材を通じて確かめていきたい。

- 政治部記者
- 安田 早織
- 2011年入局。富山、名古屋局を経て政治部へ。産休・育休のあと、厚生労働省で医療保険制度取材を担当。







