梅毒急増なぜ? 性感染症の“誤解と軽視”(クローズアップ現代)
“性感染症にかかったかも” 相手にどう伝える? 学生たちの本音トーク(クローズアップ現代)
性感染症 あなたは大丈夫? 症状・予防策など基礎知識まとめました(クローズアップ現代)
急増する梅毒の患者数
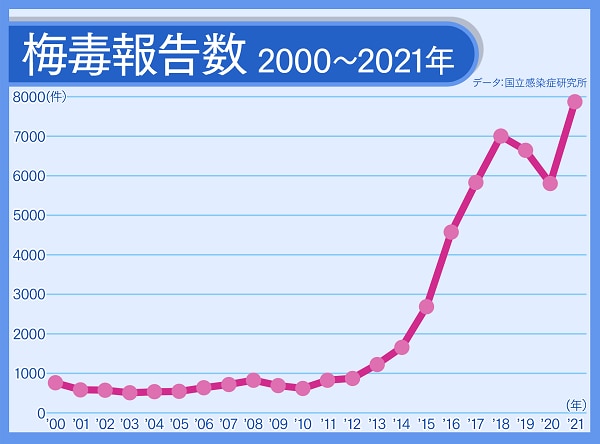
梅毒は、日本では1990年代以降の患者数は年間1000人を下回っていました。しかし、2013年、梅毒の患者数は1200人を超え、その後、年々増加しています。2015年は2690人、2016年は4575人と、ここ数年で爆発的に増えています。
若い女性が特に急増している
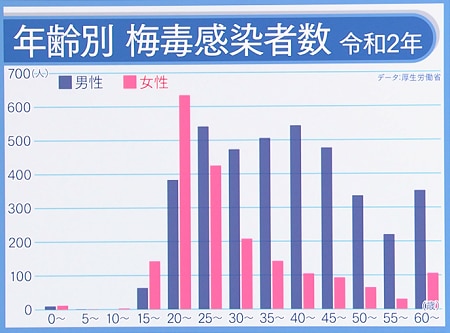
梅毒の増加が止まりません。特徴的なのは、20代の若い女性の患者が増えていることです。はっきりとした原因はわかっていませんが、SNSなどを通じて出会いの場が増え、不特定多数の相手と性交渉の機会が増えていることも原因の一つとみられます。
女性の場合は、妊娠中に胎盤を通じて胎児に感染し重篤な症状を引き起こす「先天梅毒」の恐れもありますので、特に注意が必要です。
梅毒の原因・感染経路・予防法
梅毒は、梅毒トレポネーマと呼ばれる細菌に感染して起こる性感染症です。性感染症とは、性的接触によって感染する病気のことです。
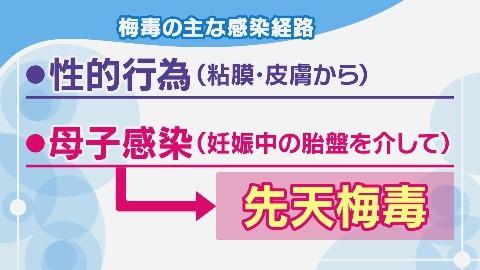
梅毒の感染経路となる性的接触には、普通の性器の接触による性交だけでなく、オーラルセックスやアナルセックスなど、性的な接触すべてが含まれ、粘膜や皮膚から感染します。特殊な状況での感染だけでなく、日常生活の性的行動で誰でも感染する可能性があります。
さらに、妊婦が感染している場合は胎盤を介して母子感染し、胎児にも影響を及ぼします。母体が無治療の場合、40%は流産や死産となり、生まれた場合も、梅毒感染による障害が見られ、これは先天梅毒と呼ばれます。障害の程度は、感染の期間によって異なります。
梅毒の感染を防ぐためには、不特定多数の人との性交渉はしないことや、コンドームを使用することなどが大切です。
梅毒の経過と症状
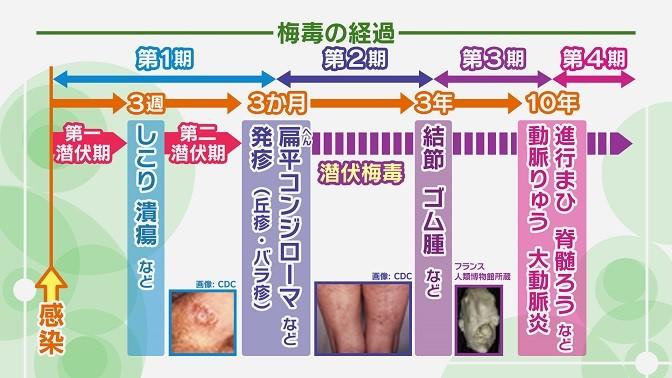
梅毒は、症状が現れたり消えたりを繰り返しながら徐々に全身を侵していく感染症です。症状がいったん消えるため、見逃されやすく、さらに感染を広げてしまう危険性が大きいといえます。
経過は第1期から第4期に分けられます。梅毒は感染してすぐには症状が現れません。感染後、3週間前後で最初の症状が現れてきます。これが第1期で、感染が起きた局所にしこりや潰瘍などが現れます。第1期の症状は、治療をしなくても数週間で消えてしまいます。
感染から3か月ほど経つと新たな症状が現れ、第2期となります。第2期では、全身に赤い発疹が出たり、性器や肛門に扁平(へんぺい)コンジローマと呼ばれる平らなできものが現れます。第2期の症状も、治療をしなくても数週間で再び消えます。
感染から3年ほど経過すると、新たな症状が現れ、第3期となります。第3期では、結節やゴム腫と呼ばれる、ゴムのような柔らかいできものが、皮膚や筋肉、骨などにできます。
さらに進行すると第4期になります。第4期まで進行すると、血管や神経が侵され、動脈りゅう、大動脈炎、進行まひ、脊髄ろうなどの深刻な症状が現れ、日常生活にも支障を来すことがあります。進行まひは、中枢神経系が侵され、記憶力の低下や性格の変化が起こり、進行してまひを起こすもので、脊髄ろうは、脊髄が侵されて痛みや運動失調が起こるものです。
梅毒は見逃されやすい
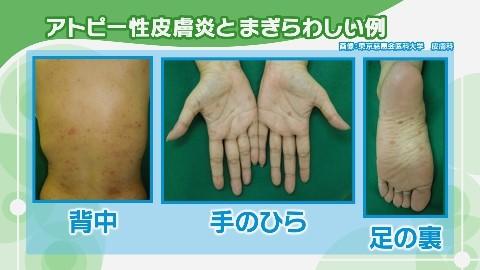
梅毒は、1990年代から患者数が年間1000人を下回り、「過去の病気」とされることもありました。そのため、若い医師では梅毒を診察したことがない人が多く、発疹などの症状が現れてもすぐに梅毒を疑うのは難しいのが現状です。また、アトピー性皮膚炎など、もともと皮膚の病気がある人では、見分けるのが難しい場合があります。
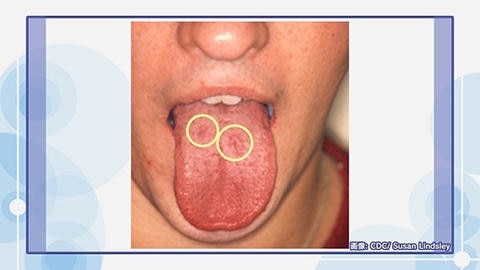
さらに、オーラルセックスなどで唇や口の中、のどにも梅毒の症状が現れる人もいますが、梅毒の症状が口やのどに現れるということがあまり知られていないため、見逃されやすい状況です。まずは、梅毒を疑って検査をすることが大切です。
梅毒の検査

梅毒かもしれないと思ったら、皮膚科、感染症専門の科、泌尿器科、産婦人科などを受診しましょう。自治体によっては、保健所でHIVの検査と一緒に梅毒検査をしているところがあるので、確認してみると良いでしょう。
梅毒の検査は、梅毒の診断には、血液検査で、抗体を検出するための血清診断を行います。梅毒の血清反応には、梅毒トレポネーマの抗原を用いる方法「TP抗原法」と非特異的な脂質抗原(カルジオライピン)を用いる方法「脂質抗原法」の2種類があり、この2つを組み合わせて検査します。TP抗原法は特異抗体なので、梅毒感染の証拠となり確定診断に必要です。脂質抗原法は、治療による変化がわかるため、病気の進行の程度や治療効果の判定に有効です。
どちらの検査も、感染から約4週以上経過しないと陽性反応が出ないため、症状が現れてすぐに検査をしても陰性になる場合があります。その場合は、2週間ほど間をあけて再検査を行います。
梅毒の薬による治療
2021年にペニシリン系の抗菌薬「ベンジルペニシリンベンザチン」の筋肉注射が承認されました。早期梅毒(1期・2期)でしたら、1回の注射で完治が望めます。3期まで症状が進んでも、1週間間隔で3回ほどの注射で効果が見られます。
ただし、ペニシリン系のアレルギーを持つ方は使用することができません。
梅毒の予防の基本は、不特定多数との性交渉を避けること、コンドームを使用することです。しかし、コンドームだけでは100パーセント防ぐことはできません。さまざまな性行為によって感染が広がるからです。
また、梅毒以外にも性感染症は多く存在します。一人一人が性感染症の正しい知識を持つことは必須です。また、性教育にも力を入れるなど、社会全体で性感染症対策していくことが大切です。






