心不全の緩和ケア
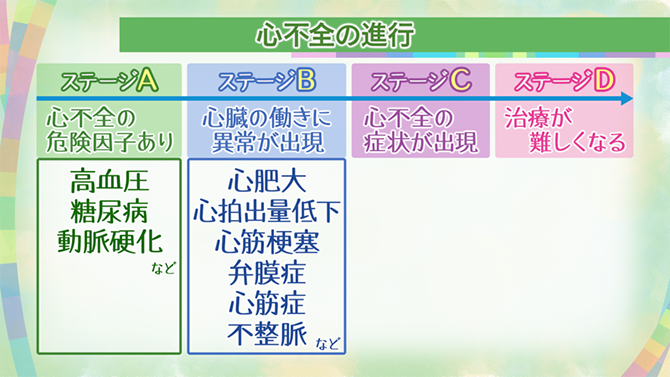
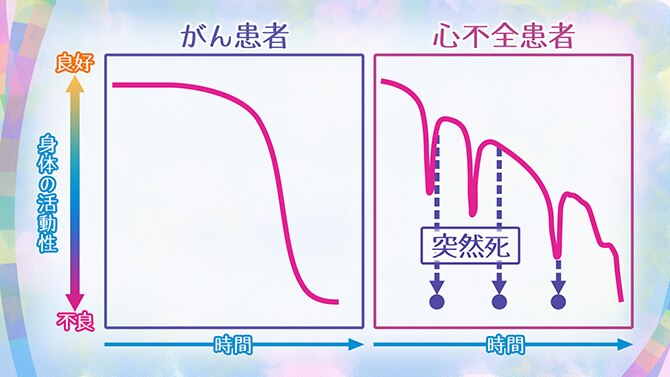
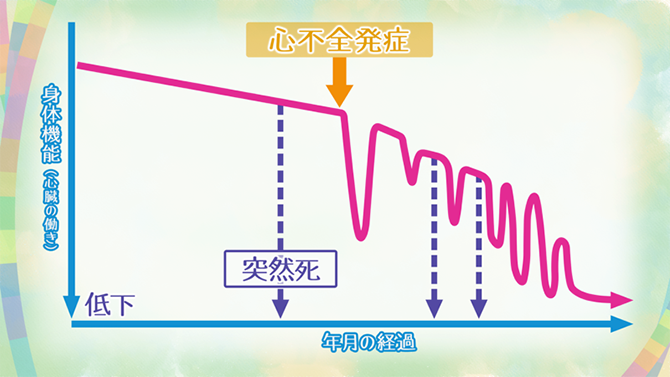
緩和ケアは、がんだけではなく、最近では心不全など生命を脅かす病気にも行われています。心不全の緩和ケアは心不全の症状が現れるステージCから始めます。心不全の患者さんの中には、身体的にも心理的にも問題をたくさん抱えている患者さんが多いので、早期の段階から緩和ケアを行い、対処することが重要だと考えられています。
心不全の緩和ケアでは、症状の緩和と初期から治療方針を決めることが大切です。
心不全の症状の緩和

心不全では、心臓の機能低下に伴う呼吸困難やむくみの他に、筋肉に十分な血液が行き渡らなくなるため、全身倦怠(けんたい)感や痛みなどの症状が現れます。また、心不全になると、体に余分な水分がたまり、肝臓の障害や消化器のむくみが起こり、嘔吐や食欲不振の症状が現れます。水分を減らすために利尿薬を使用すると、水分量が減りすぎて便秘になることがあります。
抑うつは、病気への不安や悩み、家族への心配などが原因で現れます。抑うつ症状は、心不全の予後に悪い影響を及ぼすと考えられています。
緩和ケアでは、このようなさまざまな症状を「緩和」するようにつとめます。
チーム医療で、心不全を治療する

「心不全」の多様な症状に立ち向かうための「チーム医療」が注目されています。
医師や看護師だけでなく、理学療法士、管理栄養士、薬剤師、臨床心理士、医療ソーシャルワーカーなど、それぞれの専門職の特徴をいかして多職種で連携し、チームとしてひとりひとりの患者さんの治療にあたります。
多職種でチームを組んで医療にあたることを「包括的心臓リハビリテーション」と言います。
患者さん本人が「心不全手帳」などに体重や血圧、息切れやむくみなどの自覚症状を毎日記録することも大切です。自分の体調の変化に気付くことにつながります。さらに、記録された情報は医師などの医療従事者とも共有でき、チーム医療の質を向上させるためにも役立ちます。
今後の治療やケアの話し合い

心不全はがんと異なり、経過を予測することが難しく、症状が急激に悪化することがあり、本人が治療に関して意思決定できなくなることもあります。そのため、初期から治療方針を相談しておくことは重要です。
患者さん一人ではなく、家族など信頼できる人も含めて医療従事者と相談しながら決めておくことがとても大切です。そうした、これからの治療やケアに関する話し合いのことを「アドバンス・ケア・プランニング」と言います。
アドバンス・ケア・プランニングの内容は5つのステップに沿っていきます。
- ステップ① 大切にしているものは何かを考える
万が一の時に備え、自分の大切なことは何かを考えます。例えば、「家族の負担にならないこと」や「痛みや苦しみを伴わないようにしたい」など。 - ステップ② 信頼できる人は誰かを考える
いざという時に受ける治療やケアについて、自分の代わりに医療従事者と話し合ってほしい人は誰なのかを考えます。 - ステップ③ 主治医に質問する
病状や予測される経過や具体的な治療などを主治医に聞きます。例えば、治療の種類やその治療のメリット・デメリット。さらに病気の経過や終末期にどのようなことが起こるかなどを質問します。 - ステップ④ 回復が困難になった場合を想定して話し合う
症状の悪化で自分の意思が伝えられない場合を想定し、治療やケアの望みを話し合います。 - ステップ⑤ 伝える
ステップ④で話し合った内容を医療従事者に伝えます。医療従事者に伝えることは、希望する治療やケアが尊重されやすくなるため重要です。もし話し合った内容が変わった場合は、改めて医療従事者に伝えてください。