病院の待ち時間が減る!?
~データヘルス改革のゆくえ~
「病院での長い待ち時間」「家にあふれるもらいすぎの薬」「何度も行う検査」・・・こうした多くの人が抱える医療への悩みを解決する切り札の1つとされるのが日本、そして世界で進む「医療データの共有」だ。香川県では県内の多くの病院で医療データの共有が可能に。新型コロナワクチン接種の会場では、患者が医療データの入ったカードをかざすだけで、医師が副反応のリスクをすぐに判断。全国的にも、今年10月に、マイナンバーカードに保険証の機能が追加。薬などの情報が共有できるようになった。しかし、利用可能な医療機関はわずか1割に留まる。背景には日本の医療体制の構造的な問題がある。増え続ける社会保障費を抑えながら、良質な医療を受けるにはどうしたらいいのか、考える。
出演者
- 宮田裕章さん (慶應義塾大学教授)
- 井上 裕貴 (アナウンサー) 、 保里 小百合 (アナウンサー)
※放送から1週間はNHKプラスで「見逃し配信」がご覧になれます。
データヘルス改革の最前線 診察の精度が高く 早く終わる!
香川県に住む、川井一夫さんです。去年、心房細動の診断を受けました。脳梗塞のリスクが高いため、地元のクリニックで診察を受けています。

川井さんが取り出したのは、自身の医療データを見るためのカード。香川県独自のシステ厶です。

専用端末にこのカードをかざすだけで、複数の医療機関で診断された医療情報を丸ごと見ることができます。
医師
「ちょっと大学(病院)のデータを見させていただいてよろしいですか?」
取り出したのは、別の大学病院で行った検査の結果。
医師
「proBNP(心不全の指標)が高いですね。だから心不全には注意しないといけませんね」
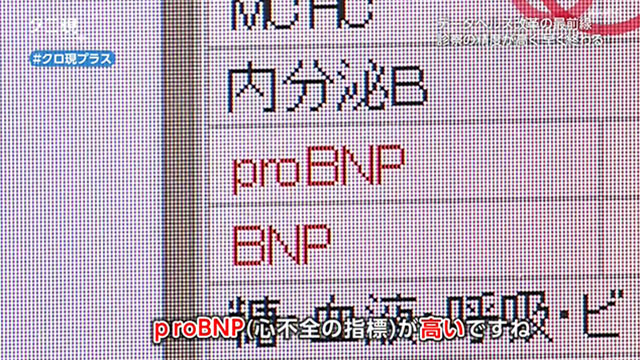
病気の進行具合や治療の効果を時間を追って把握できるので、薬の量を減らすなどの判断もしやすいんだそうです。
医師
「これから少し塩分を控えていただいたりとか、血圧測定を続けていただいて、少し寒くなってきたんで、血圧の薬を増やす方がいいかもしれませんね」
川井一夫さん
「いろんな先生からの意見が総合的に聞けるから、安心しています」

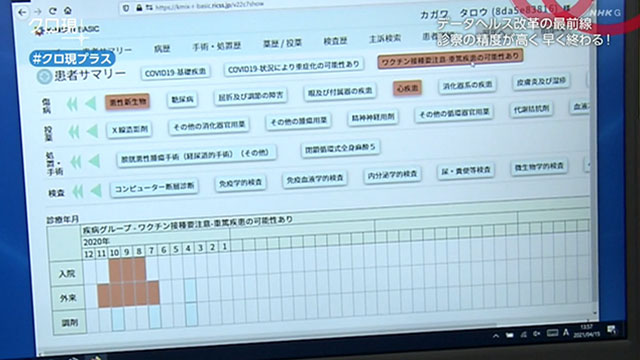
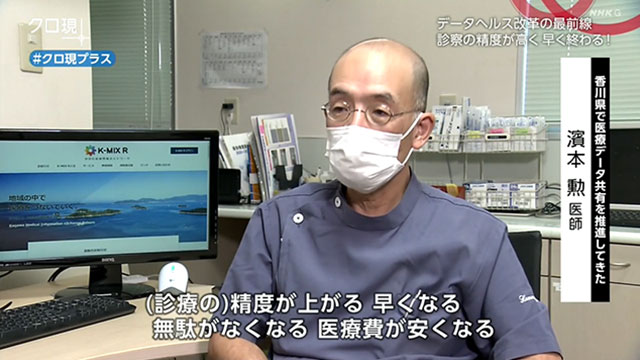
医療データ共有の仕組みです。患者が受けた診療の情報は、すべて県のデータセンターに集められ、どの医療機関からもアクセスできます。ここには調剤薬局や検査機関なども参加しています。

実はこのシステ厶、新型コロナのワクチン接種会場でも活用されています。
接種前の問診です。画面にワクチン接種要注意の文字が。クリックすると…。
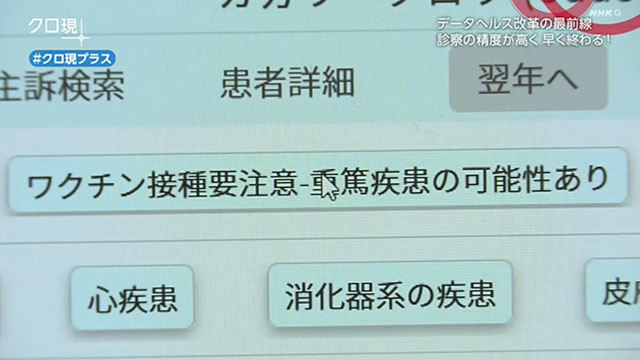
悪性新生物、心疾患を患っていると、赤く表示されました。医師も接種を受ける本人も、副反応のリスクを判断できるのです。
香川県で医療データ共有を推進してきた 濱本勲医師
「(診療の)精度が上がる、早くなる、無駄がなくなる、医療費が安くなる。共有システムが県外に広がってくれて、県外でも見られる。どこの県にいても、患者のデータは各医療機関で見られる時代がくればと思います」
病気の治療に効果 入院も減る!
首都圈を中心に在宅医療を手掛ける、医療法人です。データ共有を徹底し、24時間体制で患者を見守ります。

10年前から独自の電子カルテを使用。診察の結果はどのスタッフでも確認できます。このシステ厶のおかげで、重篤な状態から回復できた人がいます。大羽京さん、94歳です。

医療法人社団 悠翔会 佐々木淳医師
「最初ベッドの上で動けなくて、こんな痛い思いをするなんて思いもしなかった」

1年半前から「顎骨(がっこつ)え死」というあごの骨が腐ってしまう病気を患っています。実は大羽さん、骨粗しょう症の予防治療を受けながら別の歯科で虫歯の治療を受けていました。本来、この2つの治療を同時期に行うには注意が必要です。
しかし診療情報は共有されず、副作用であごの骨がえ死。重傷化してしまったのです。この医療法人で診断すると、不整脈や摂食障害などの症状も見つかりました。情報を共有し、24時間体制で見守ることであごの骨の回復につながったのです。
さらにこのシステ厶は、医療の効率化にも大きな効果をもたらしました。この医療法人で治療を受けるようになった患者の入院日数は、別の病院にかかっていた時に比べ4分の1に減ったのです。

もし主治医だけが情報を抱えていると、患者は治療を受けるために通院や長期の入院が必要になります。一方、複数の医師が同じ情報を共有することで誰でも在宅診療に対応でき、入院日数を大幅に減らすことができたのです。
佐々木淳医師
「より質の高い住宅での健康管理が実現すれば、自宅での急変が減ったりとか、納得のいく形で最期まで自宅で過ごせる確率が高くなっていく」
病院の待ち時間が減る!? データヘルス改革に迫る
井上:病院での待ち時間が長い。同じ検査を何度も受けさせられる。そんな悩みを解決してくれるかもしれないのが今回のテーマ、「医療データの共有」なんですが、宮田さんは長年研究と実践をしてこられましたけれども、どう見ていますか。

宮田さん:データ共有の意義としては例えば、ワクチンですね。新しい変異株が登場しても世界中で遺伝子情報を共有して、そのウイルスが目の前になくてもワクチンが作れると。製薬会社は、100日以内に製造できるということを公言しているんですね。一方で、やはりこのデータ共有の壁というのは世界じゅうにあったんです、システムが独立しているとか。これが今、数年で一気に変わってきていると。まさに日本が置かれている状況、あるいは突破すべき壁というものを皆さんと共有できればなと考えています。
保里:クローズアップ現代+では、取材の途中から視聴者や医療関係者の皆さんと議論を続けてきました。これまで期待、そして不安の声も数多く寄せられていますので、ご紹介します。

まず左側。「突然何かあってことばが発せない状況でも、データを共有してもらえれば現在服用中の薬なども分かり、適切な治療が受けられる」。
真ん中。「初診の医師がデータを見てくれれば、コロナ禍でも在宅で遠隔診療が受けられるなどメリットは大きい」。
一方で不安の声もありました。一番右側です。「取り扱う側のモラルが低ければ、データを悪用される可能性があるのではないか」といった声でしたね。
井上:宮田さん、便利で無駄がなくなる一方で、やはり自分の体の情報、個人情報を共有することに対して抵抗を持つ方も少なくないと思うのですが、セキュリティー面というのはどう見ていますか。
宮田さん:セキュリティーやプライバシーというのは、重要な課題です。このときにデータを誰が扱うかということだけではなくて、アクセスをどう管理するか、あるいはデータを何のために使うのか。この活用のされ方、こういった観点から国も対策を行っていますし、これからも継続的に対策が必要だと思います。
保里:まだある不安の声、そして期待の入りまじる中で、国の「データヘルス改革」が進んでいます。10月からマイナンバーカードが保険証として利用できるようになったことで、私たち一人ひとりの検査や手術、透析などの医療情報が見られるようになります。そして血圧や体重など日々の健康データなども合わせて管理し、患者の同意があればさまざまな医療機関も閲覧できるようになります。さらに数年後には集まった医療ビッグデータを匿名化して、研究や創薬にも活用する予定だということです。
ただ、このマイナンバーカードを保険証として使える医療機関は今、全国で1割ほどなんです。なぜ、なかなか普及しないのか。そこには医療機関が抱えるデータ共有への不安。そして今の医療制度の課題がありました。
データヘルス改革の壁 医師たちの本音は…
一足早く県独自のデータ共有システムを導入した、香川県。しかし、利用する医療機関はまだ全体の半数です。

香川県で医療データ共有を推進してきた 濱本勲医師
「まだ(共有システムの)有用性の実感がまだないんじゃないかと思いますね」
県の担当職員
「通常の診療のルーティンにも組み込むぐらい使ってもらうところへ持って行かないと、根強い利用につながっていかない」
利用が進まない背景には何があるのか。運営事務局では、県内の医師たちにヒアリングを行っています。まず上がったのは、セキュリティーへの不安です。1週間ほど前、隣の県の病院がコンピューターウイルスの被害に遭い、新規の患者の受け入れができなくなる事態が起きていました。

久米川病院 理事長 吉澤潔医師
「中小病院も狙われるというのを見て、非常に震えあがった状況。患者さんは私どもの病院しか知らないわけで、先生にデータを預けたらそれが出回ったじゃないかということで、次の所へ行って(漏えいは)そっちからだと言っても言い訳にしかすぎなくなる」
システム運営担当者
「事務局としても、そこは責任を持って患者の情報を取り扱っていきたいと思っています」
さらに別の病院では、医師のジレンマを聞くことができました。データの開示によって、自分の診療行為がほかの医師の評価にさらされることに対する不安です。
国重まこと医院 國重誠医師
「自分として悩みながら診療するわけで、こんなお薬ここまで出して大丈夫か、これで不足はないか、これで過剰はないか、そういう考えを持ってするときに、それを開示したくないと思う先生はおるかも。一つの医者の立場として、どこまで公開するのか」
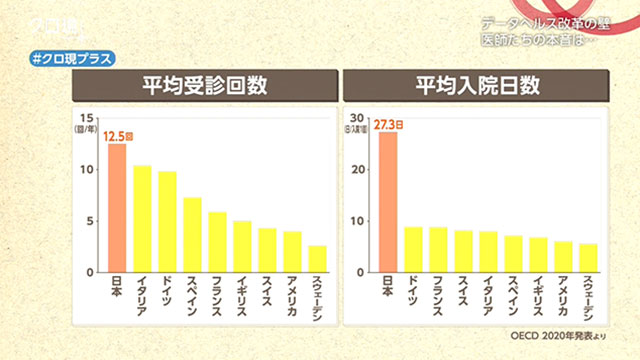
さらに、病院の経営悪化に直結するという指摘もあります。日本は受診の回数、入院日数共に世界でも特に多く、度重なる検査や長い入院は、医療費が膨らむ要因になっています。
医療データを共有できるプラットホームを、全国の病院で展開させている医療IT企業。日本の病院の8割は民間が経営しているため、データ共有や効率化を進めると収益を確保できなくなるおそれがあると指摘します。
医療IT企業取締役 豊田剛一郎さん
「医療情報を共有化する、イコール、検査をする機会とかが減る。病院の経営で見ると、やっぱり検査したり、いろいろ医療行為をすることによって診療報酬からお金が入る仕組みなので、一応念のため検査はしておこうという検査が日本中にあふれているんですよね。いかに生産性をあげるか、無駄を省くか、効率を上げるかという考えと、どっちかと言うと逆行する考え方。いかに自分たちでたくさん医療行為をするかということが、病院の考え方になってしまう」

データヘルス改革の壁 何が普及を阻むのか
保里:改めて課題を整理しますと、まず「データ管理のセキュリティーへの不安」。そして、「ほかの医師にカルテを見られることへの抵抗感」も上げられていました。さらに「診療報酬が減るリスク」とありましたが、宮田さんはどんな課題を認識されていますか。

宮田さん:データ共有が進まないもう一つの理由としては、システムが個別に作られて、それが連携していないということなんです。これまで医療機関が使いやすいようにそれぞれ個別のシステム会社と契約して作っていったんですが、これをつなぐとなるとなかなか難しいと。今、日本には少なくとも218の医療システムというものがあって、いかにつなぐかということは1つ大きな課題になっています。

保里:これだけ個別に乱立している状況なんですね。
井上:ほかにも医療データの共有の進まない背景に、国の診療報酬制度を指摘する声もありました。これについて例えば医療行為ごとに見ていきたいんですが、医療行為ごとに点数が決まっていまして、その日の合計点掛ける10円が医療機関の報酬になるというものですけれども、宮田さん、これも普及を阻害する要因になっているんですか。

宮田さん:そうですね。日本の診療報酬制度は診療の「質」ではなくて「量」で見るというものが大半なんです。そうなってくるといかに多くの医療、検査とかを提供しているか。病院側に関しても、やはり最小の手数で最善の医療、こういった動機はなかなか進まない。したがって情報共有するメリット、そこにちゅうちょしてしまうということも多くなってくるということだと思います。
保里:そうした中で開業医の意見をまとめている日本医師会に見解を聞きました。それによりますと、データを共有することで医療の質が上がり、患者さんには大きなメリットがあると。そのことを診療報酬や補助金できちんと評価してほしいという旨の回答だったんです。

井上:データ共有をして診療報酬の点数がつくという仕組みがあれば、病院の収益確保にもつながるということですね。
保里:ただ現状では日本の医療費、年々増え続けていて、2025年には54兆円に達する見込みとなっています。この医療データの共有というのが国全体に普及していけば、年間3兆円の医療費減になるという大手シンクタンクの試算もあるということです。

そうした中で海外の取り組みを見ていきたいと思います。まずイギリスは、データ共有のシステムに入っている医療機関が95%に達しています。ほとんどの病院が国営であるため、国の主導でデータ共有が一気に普及しました。そして、アメリカも75%に達しています。アメリカの場合、医療は民間主導ですが法律でデータ共有を推奨しています。そしてもともとデータを集めることで、質の向上を目指していくという考え方も医療現場で一般的だということです。

宮田さん、これだけの普及率というのは驚いたのですが、こうした取り組みから日本が参考にできることはどんなことがあるでしょうか。
宮田さん:実はですね、10年ほど前は日本もアメリカもイギリスも状況は大して変わらなかったんですね。
保里:この10年でのことなんですね。
宮田さん:はい。この10年、日本がある程度足踏みをしている中で、彼らが何をつかんだのか。つまり、それはわれわれが失った機会だとも言えるんですが、そこからやはり考えていくということもすごく重要だと思います。
井上:逆にやらなかった場合のリスク、例えばどういうことがあるのでしょうか。
宮田さん:例えば新型コロナの中では、病床の稼働状況が分からなかったんです。じゃあ、どういうふうに調整すればいいのか、そのガバナンスにも影響があったと。あるいはワクチンの副反応というものを迅速にキャッチできた、イギリスはそういったレポートを迅速に出していったりしたんですが、これがなかなか難しかったということがやはりわれわれが実現できたかもしれなかったことだと思います。
井上:あと先ほど言っていたスピードではないですけど、普及率の早さというのもありましたが、これは結局アメリカとかイギリスというのはどういうふうにデータ管理を行っているんですか。
宮田さん:イギリスは国が主導していたと。つまり支払いに反映させる中でいわゆるシステムを統一していったんです。アメリカは民間でいわゆる共同管理みたいな形なのですが、例えばそれも段階的に一気に共有するのではなくて、じゃあことしはこの情報を、というような形でステップを踏んで共有していった。双方共に非常に参考になるやり方かなと思います。
井上:それは例えばデータの捉え方の意識の違いみたいなのは世界とあるんですか。
宮田さん:やはり世界で今大きく変わってきているのは、データというのは医療機関のものだけではなくて、患者が、人々が自分たちでアクセスをして自分たちの健康を改善していくために使うと。あるいはそこにさまざまな医療提供者が寄り添って、患者さん、人を軸にデータを使うということがすごく大事な考え方になっています。
井上:病院側だけではないということなんですね。
保里:まさに今、医師や看護師だけにとどまらないんですね。介護職などもこのデータ共有の活用を行って、私たち一人ひとりの健康をデータで支えようという挑戦が始まっているんです。
血圧や体重など健康データを活用 病気の予防や健康を見守る
医療データだけでなく、日常の健康データも活用した予防の取り組みが新潟県佐渡島で始まっています。5万2,000人の島民のうち、65歳以上は42%。しかし、人口当たりの医師は全国平均の半分ほどしかいません。

医者だけに頼らずに済む予防の仕組みができないか。ここでは定期的に健康状態を測定しています。測定したデータは、診察や検査のデータが集められている「さどひまわりネット」で共有します。
データを掛け合わせて分析することで、一人ひとりの病気や衰えのリスクが予測できるようになります。将来的にはAIによる精度の高い予測も行っていく予定です。
患者
「健康管理がルーズだったものですから、この機会に」
宮田裕章 教授
「皆で一緒に新しい(予防の)スタイルを考えられればなと思います」

さどひまわりネットには医師や看護師だけでなく、ケアワーカーも参加しています。
佐渡市社協 ケアマネジャー 佐藤圭子さん
「ご飯食べられます?」
「なんとか食べとる」
佐藤圭子さん
「全部食べられる?」
「だいたい食べとるな」

ケアワーカーは、介護をする中での小さな気づきも書き込みます。
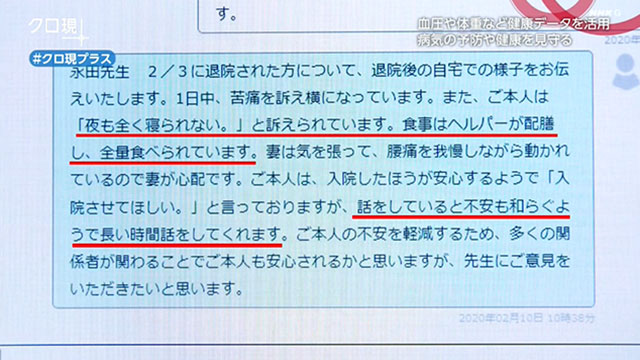
これまで医師の方針に従うばかりだったケアワーカー。データ共有の輪に入ったことで、介護現場の声が予防に生かされるようになりました。
佐藤圭子さん
「このほうがいいんじゃないかというものがあれば、また皆に情報共有して、ケアをしていかなければならないと思います」

羽茂病院 院長 永田大志医師
「医療福祉介護の連携というと、医者が一番偉いように思うけれど、外のこと、見えていないことっていっぱいあると思うんですよ。入院してる時と、退院して自宅って全然状況も違いますから。そういうところも把握しながらトータルとして、この方がどういうふうな生活をしていくのが一番幸せなのかっていうのを見ていきたい」

医療データで患者を見守る挑戦は、世界規模で広がっています。先月開かれた国際展示会。ここで日本メーカーのある機器に注目が集まりました。最先端の情報通信技術・ICTを駆使した「妊婦健診装置」です。
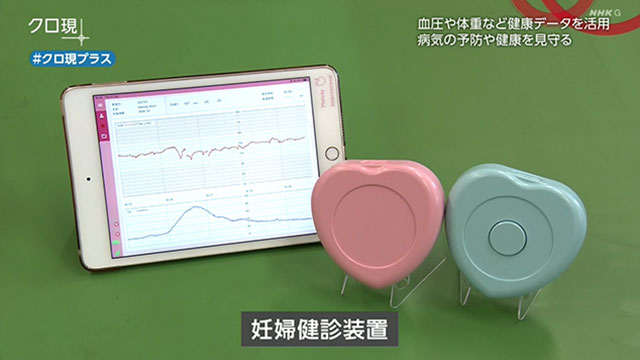
妊婦は自宅でおなかに装置をあてるだけ。子宮の収縮度や胎児の心拍数を自動で測定します。
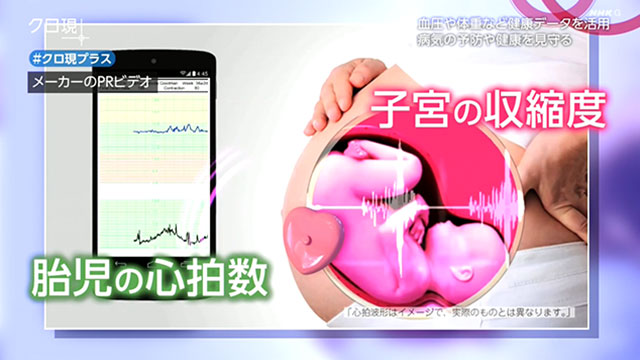
そのデータが病院に送られ、切迫早産などのリスクを予測します。いわば、装置自体がお医者さんとして妊婦を見守るのです。
最先端の装置を取り入れ、国家レベルの医療データ共有システムを確立しようとしているのが、深刻な医師不足に悩むブータンです。ブータンでは去年、JICAなどの支援を受け、日本の妊婦健診装置を導入しました。新生児の60人に1人が亡くなる現状を打開しようというのです。

国全体で産婦人科医が13人。首都から500キロ離れたこの村には1人もいません。不安の中で出産を迎えるのが当たり前。健診装置は、そんな状況を大きく変えてくれました。
ブータン ワングモ保健相
「妊婦健診装置で胎児が順調に育っているか分かり、こうした情報は全て情報共有システムに集まります。こうして国中、全ての妊婦を見守ることができるのです」

開発したメーカーでは、この仕組みを日本、そして世界にも広げていきたいと考えています。
妊婦健診装置を開発したメーカー 尾形優子CEO
「私たちはいろんな国でいろんな技術を吸収しつつ、(システムを)作り上げていっていますので、日本に持って帰って使ってもらえるっていうのもあるんじゃないかなと思っています」

健康診断データは宝の山!? 一人ひとりにオーダーメイド医療
井上:佐渡には宮田さんも行かれていましたけれど、これはつまり日々の自分の健康データを介護職の人たちも活用できるようにしたというのが新しいということなんですか。
宮田さん:そうですね。高齢者のフレイル、加齢による心身の衰えですね。これをデータ化することによって、病気が進行してから医療を受けるのではなくて、もっと手前からサポートしていくと。それによって元気でいられる時間を長くしていく、こういうような取り組みです。
井上:もっと手前というのはどういうことですか。
宮田さん:いわゆる病気になってから、あるいはもっと病気の早い段階です。これによって、ふだんはプロが介入してもなかなか時間を稼ぐことしかできないものが、自分の力でも改善できるということです。日本はまさにそういった健康なときからのデータというのが世界に比較しても非常に多く集積しているので、こういった早い段階からのサポートというものを機能させていくことができれば、これから高齢化における状況というのを変えていくことができるかもしれないと。
井上:予防につながっていくわけですね。
宮田さん:はい。
保里:なるほど。このデータ共有によって、さまざまな課題を克服していける可能性というのが見えてきました。ただ一方で、この技術に私たちはついていけるかという不安もあるとは思うんです。私たちの健康を守るこの医療の仕組みというのを、どんなふうに描いていけばいいのでしょうか。
宮田さん:これまでの医療というのは、やはり病気がある程度進行して病院で治療を受けるというところがスタートだったんです。これからはスマートフォンを多くの人たちが持つことによって、生きることのすべてを支える力になっていくんです。例えば先ほどのフレイルで言えば、歩行速度が落ちてきたと。病気にはまだなっていないんだけれども、何かあったかもしれない。それを本人の同意のもとにデータを共有して、保健師さんだったりプロフェッショナルな方々が支えていく、こういうようなアプローチで状況を変えていくことができる可能性があると。これまでは一律のサービスをいかに提供するかに重きを置いてきたんですが、データを活用することで一人ひとりの状況に合わせて、病院に来る前の必要なタイミングで、必要な支援を行っていく。こういった社会、医療に変えていく。そういう転換点にあるのかなと思います。
井上:海外と比べても、やはり国民の中での理解だったり議論というのもまだまだこれからなのかなとは思ったんですが、なんで自分のデータを共有するのかということ、それ自体の目的、それこそを広く共有したほうがいいんじゃないかと思ったのですがどう思いますか。
宮田さん:おっしゃるとおりですね。やはりマイナンバーカードを作るとか、システムを作りましょうという話ではなくて、どう人々に貢献できるのかと。ただ、国だから大丈夫ですよといっても、なかなかそれは通用しなくなってきているんです。誰のためにどうデータを使って貢献していくのか。そういった透明性というものの中で人々に対する貢献を示し続けることで、やはり信頼は得られていくということで。これはわれわれ専門家もそうなんですが、行政、国のほうもやはり信頼を作り続けるための努力というのが必要なのかなと考えています。
井上:それがどう還元していくかというイメージが…。
宮田さん:大事になると思います。
井上:ありがとうございました。
